Hiaat in wet bemoeilijkt zittend en rolstoelpatiëntenvervoer
Na dertien zaken voor de rechtbank, telkens met een vrijspraak als resultaat, zoekt Caro Travers van FirstCare al jarenlang een manier om zich wettelijk in orde te maken voor het zittend- en rolstoelpatiëntenvervoer. “Door een hiaat in de wetgeving kunnen we ons niet in regel stellen”, zegt Caro. “Ons personeel en onze patiënten zijn hier de dupe van.”
In 2022 lag een voorstel op tafel om de leemte tussen het niet-dringend liggend patiëntenvervoer en taxivervoer in te vullen door het zittend- en rolstoelpatiëntenvervoer door ambulances te laten uitvoeren. “Dat zou een absolute overshoot zijn”, vindt Kenneth Arkesteyn, voorzitter van Belgambu.
“Technisch kan het een oplossing bieden, maar wij vrezen dat dit al snel een lege doos zou worden. Patiënten die normaal zittend- of rolstoelpatiëntenvervoer krijgen, dreigen door de hogere kostprijs in een taxi gedumpt te worden. De begeleiding en ondersteuning die je van patiëntenvervoer mag verwachten valt dan weg. Dat is de bedoeling niet.”

Gerichte controles
In 2019 werd voor het eerst een voertuig voor zittend- en rolstoelpatiëntenvervoer van FirstCare gecontroleerd. “We vielen compleet uit de lucht”, vertelt Caro. “De jurist die we toen contacteerden zei dat we niet onder de taxiwetgeving vallen en ons dus niets te verwijten valt. Toch werden we ook daarna veelvuldig gecontroleerd en voor de rechtbank gedaagd.” Dat levert Caro extra administratie en veel gedoe op. Toch was de voornaamste zorg haar medewerkers beschermen. Zij bleken persoonlijk aansprakelijk als ze geen bestuurderspas hadden, ook al voeren ze geen taxirit uit. “Onbegrijpelijk, maar om hen in te dekken maakten we zo’n bestuurderspas verplicht. De jaarlijkse kostprijs, 25 euro per bestuurder per jaar, nemen we op ons.”
De voertuigen van Caro worden, naar hun aanvoelen, niet toevallig uit het verkeer gehaald. “De agenten wachten aan de ingang van ziekenhuizen om ons te controleren. Of ze spotten ons op ANPR-camera’s en plukken ons van de weg. Dit voelt aan als een heksenjacht. Voor de rechtbank kunnen we telkens bewijzen dat we een patiënt vervoerden en dan worden we vrijgesproken, want daar is geen wetgeving rond.”
“Een welbepaalde stad gaf een Belgambu-lid taxiplaten op voorwaarde dat ze geen taxivervoer gaan doen. Pure Kafka.”
Belgambu pleit voor een ‘voertuig transport van patiënten’ (VTP)
Om sneller tot een oplossing te komen, kroop Belgambu zelf in de pen. De beroepsvereniging legde een voorstel op tafel met een zogenaamde VTP: een aangepast voertuig met gekwalificeerde bestuurder. Een tussentype tussen een taxi en een ambulance. “In Wallonië, Brussel en Frankrijk werkt dat. De zogenaamde VSL’s (Véhicule Sanitaire Léger) zijn daar een goede oplossing. We vinden het daarom extra vervelend dat die suggestie in Vlaanderen niet grondig bekeken wordt”, zegt Kenneth.
Om incidenten in de toekomst zoveel mogelijk te vermijden, vroeg FirstCare intussen voor een deel van hun wagenpark T-platen aan. “Al zijn ook daar grote kanttekeningen bij”, benadrukt Caro. “Voor taxiplaten moeten we de NACEBEL-code bij ons ondernemingsnummer aanpassen, terwijl we geen taxidiensten leveren. De taxiwetgeving verstrengt trouwens met strikte ecoscores. Elektrische wagens zijn voor rolstoelpatiëntenvervoer technisch onmogelijk, de batterijen zitten in het chassis en die ruimte hebben wij nodig in de ombouw om rolstoelpatiënten te vervoeren. Bovendien komt er in veel steden en gemeentes een aanzienlijke kostprijs bij die T-platen kijken. Binnenkort verhuizen we naar Kortrijk. Daar kost een T-plaat enkele honderden euro’s. Doe dat maal veertig voertuigen en je begrijpt dat deze halve oplossing geen optie is.”
Kenneth kent een gelijkaardig voorbeeld: “Een van onze Belgambu-leden kreeg van de stad waar ze gevestigd zijn te horen dat ze T-platen krijgen, op voorwaarde dat ze geen taxivervoer doen omdat dit marktverstorend is voor de al vergunde taxi’s. Pure Kafka en een duidelijk bewijs van het totale gebrek aan logica in dit verhaal.”

“Voor de rechtbank kunnen we telkens bewijzen dat we een patiënt vervoerden en dan worden we vrijgesproken, want daar is simpelweg geen wetgeving rond.”
Veiligheid en de patiënt op de eerste plaats
Zowel de ziekenwagendiensten als de beroepsorganisatie zijn niet tegen controles, zolang ze de veiligheid en goede zorg helpen bewaken. Want die staan altijd voorop. “Wij zijn de eersten die over veiligheid nadenken en initiatieven hierrond toejuichen. Maar deze controles voelen heel persoonlijk. Vooral omdat niemand weet hoe we ons in regel kunnen stellen”, zegt Caro.
Voorlopig blijft Belgambu gesprekken voeren en meezoeken naar oplossingen. Helaas is het geen eenvoudig traject. Kenneth: “Bij de Vlaamse administratie krijgen we weinig positieve respons op onze insteken en ideeën, zoals de VTP. Onze leden kunnen erop rekenen dat we dit dossier niet loslaten. Patiënten die hun afspraken missen, ziekenwagendiensten die zich onterecht moeten verantwoorden voor de rechter, medewerkers die stress ervaren en ziekenhuizen die aan efficiëntie inboeten door verstoorde ritten: hier wordt niemand beter van.”
Arrest van Grondwettelijk Hof over zittend patiëntenvervoer
Het rolstoel- en zittend patiëntenvervoer doet in Vlaanderen stof opwaaien. Ook in de rechtbank en aan het Grondwettelijk Hof, dat op 11 december 2025 een arrest velde over deze complexe materie. Belgambu fileert het arrest, dat vragen van de politierechtbank in Vilvoorde beantwoordt, met vakexpert Frank Lippens als gids.
Met het decreet van 29 maart 2019, het zogenaamde taxidecreet, wilde de Vlaamse wetgever een gelijk speelveld creëren voor individueel bezoldigd personenvervoer, lees: taxivervoer. Een insteek waar ook Belgambu in gelooft, die over eerlijke concurrentie binnen het patiëntenvervoer waakt.
“Maar,” zo zegt vakexpert Frank Lippens, “je kan een zittend patiëntenvervoer niet gelijkstellen met een taxirit. De chauffeur van het patiëntenvervoer heeft bepaalde kwalificaties nodig die een taxichauffeur niet moet hebben. Die vaardigheden en kennis komen tegemoet aan de zorgnood van de patiënt.” Moet deze chauffeur dan een volleerde ambulancier zijn? Wat Belgambu betreft niet. “De zorgnood is kleiner dan bij een patiënt die (liggend) in een ambulance moet vervoerd worden. We zien het als een deelkwalificatie binnen de beroepsopleiding ambulancier niet-dringend patiëntenvervoer. Het maakt dit vervoer duidelijk anders dan een rit met een taxi.” Over de kwalificatie spreekt volgens Frank Lippens het Grondwettelijk Hof zich niet uit.

‘Medische nood’ geeft de doorslag
Het Grondwettelijk Hof stelt de ‘medische nood aan begeleiding door een gekwalificeerd persoon’ als doorslaggevende factor. Is die begeleiding niet noodzakelijk, dan valt het vervoer niet onder patiëntenvervoer en kan deze door een taxi uitgevoerd worden die aan alle normen van het taxidecreet moet voldoen, inclusief bestuurderspas. Frank Lippens wijst erop dat het in de casus van de politierechtbank in Vilvoorde gaat om een voertuig dat niet is voorzien van een sanitaire cel en niet is uitgerust voor liggend ziekenvervoer.
Op einde van het arrest spreekt het Grondwettelijk Hof over ambulancediensten die een zieke persoon op medische aanwijzing onder begeleiding van gekwalificeerd personeel vervoeren en dat het aan de decreetgever is om ter zake een regelgeving uit te werken. “De vraag stelt zich of het vervoer van zittende zieke personen zo gelijkgesteld wordt aan vervoer in een ziekenwagen en of de decreetgever niet moet voorzien in een specifieke categorie voor zittende zieke personen. Ook over het personeel spreekt men zich niet specifiek uit. Men spreekt enkel van gekwalificeerd personeel. Zijn dat dan ook twee ambulanciers niet-dringend patiëntenvervoer? Is de medische nood dan gelijk aan vervoer in een ziekenwagen en fietst men zo eigenlijk rond het echte probleem: de leemte in de wetgeving”, zegt Frank Lippens nog.
“De politie zou beter controleren of taxi’s geen zieke patiënten vervoeren.”
In een grijze zone
Het vraagstuk situeert zich duidelijk in een grijze zone, die om nieuwe wetgeving vraagt. De onduidelijkheid en onzekerheid dreigt nu de zorgkwaliteit te ondermijnen. “Dat gaat in twee richtingen”, duidt Belgambuvoorzitter Kenneth Arkesteyn. “Wie een zittend- of rolstoelpatiëntenvervoer nodig heeft, kan naar een rit in een ziekenwagen worden gepusht. Dat brengt extra kosten met zich mee, zowel voor de aanvrager zoals mutualiteiten of ziekenhuizen als voor de patiënt. Tegelijk kan die hogere kostprijs net in de andere richting werken en leiden tot een taxirit, zonder gekwalificeerde bestuurder.”
Dat ziekenwagendiensten gecontroleerd worden op het vervoeren van enkel zieke mensen smaakt alvast wrang, vindt Frank Lippens. “Zieke personen zijn hier de dupe van, als ze in een taxi terechtkomen. De politie zou beter controleren of taxi’s geen zieke patiënten met een zorgnood vervoeren. Daar zit het grote risico”, besluit hij kordaat.
Aanleiding voor deze prejudiciële vragen
Een voertuig van bv Franckline bracht twee personen van een ziekenhuis naar huis. Het ging om zittend patiëntenvervoer. De rit gebeurde dan ook niet in een voertuig met een sanitaire cel, zoals een ziekenwagen. De vennootschap en de chauffeur werden voor de Politierechtbank van Vilvoorde gedaagd voor respectievelijk het uitbaten en het uitvoeren als chauffeur van een dienst voor individueel bezoldigd personenvervoer zonder vergunning. De vraag rees of de taxiwet wel van toepassing is op diensten van niet-dringend zittend patiëntenvervoer. Door de onduidelijkheid in de wetgeving, wendde de rechtbank zich hiervoor tot het Hof.
“Verspilling van middelen die elders hoognodig zijn”
Advocate Silke Brutin staat diverse patiëntenvervoerders, onder wie FirstCare, juridisch bij in dit verhaal. De aanslepende problematiek roept ook bij haar onbegrip, frustratie en een gevoel van onrechtvaardigheid op. “Het parket en de politie leggen de vonnissen van meerdere rechters in verschillende arrondissementen gewoon naast zich neer.”
“Ik begrijp niet waarom parket en politie dit zo criminaliseren”, zet advocate Silke Brutin de toon. Doorheen de jaren trad ze op in tal van soortgelijke dossiers voor de rechtbank. Telkens was de conclusie dat de rit niet gelijkgesteld kon worden met een taxirit en er dus geen inbreuken waren. Toch blijven de problemen aanhouden en lijkt een structurele oplossing niet in zicht.

Vrijspraak na vrijspraak
Er is een vacuüm in de wetgeving dat om een heldere interpretatie in de rechtspraak vroeg. “Die hebben we nu, van meerdere rechters in verschillende arrondissementen. We dachten dat de kous daarmee af was, maar de controles begonnen opnieuw. Recent nog belde een cliënt dat de politie opnieuw een voertuig in beslag nam. Politie en parket leggen de rechtspraak dus naast zich neer, hoewel door verschillende politierechtbanken en in beroep wordt gesteld dat zulk vervoer niet onder het taxidecreet valt. Tegelijk gingen ze niet in beroep tegen de vonnissen, dus zo juridisch oneens zijn ze het niet”, vertelt Silke. “Als rechtsonderhorige dien je je neer te leggen bij een definitieve rechterlijke uitspraak, maar dit geldt blijkbaar niet voor politie en parket.”
Tal van organisaties voorzag de voertuigen voor zittend- en rolstoelpatiëntenvervoer intussen van taxiplaten. “Tegen hun goesting”, benadrukt Silke. “Ze menen terecht dat dit niet nodig is, maar hopen zo de overlast voor hun medewerkers en klanten te beperken. Het is een moeilijke afweging, want het kan ook overkomen als toegeven dat de politie gelijk heeft, wat absoluut niet zo is.” Met bestuurderspassen zetten de werkgevers hun mensen in de voertuigen met T-platen uit de wind. Sindsdien worden de chauffeurs niet meer persoonlijk vervolgd.
“Zoveel grotere problemen vragen om actie en een correcte inzet van middelen.”
Wetgevende macht aan zet
Gezien de rechtspraak onvoldoende effect heeft en het probleem aanhoudt, kijken zowel Belgambu als Silke Brutin richting wetgevende macht. Zij moeten duidelijkheid geven, zodat de uitvoerende macht volgt en de patiëntenvervoerders weten hoe ze zich in regel kunnen stellen. “Eigenlijk zijn er twee opties”, licht Silke toe. “Ofwel sluiten we het liggend- en rolstoelpatiëntenvervoer expliciet uit van de taxiwetgeving, wat de rechters met hun vrijspraak in principe telkens doen. Ofwel komt er een aparte wetgeving, zoals voor het niet-dringend liggend patiëntenvervoer.” De derde optie, om in plaats van ‘liggend patiëntenvervoer’ gewoon over ‘patiëntenvervoer’ te spreken binnen het bestaande decreet, is niet wenselijk. “Het gaat om twee aparte categorieën. In beide gevallen moet de begeleiding zorg kunnen bieden. Toch zijn de nodige kwalificaties anders.”
“De kostprijs voor de klant is momenteel trouwens gelijk bij een taxirit en bij zittend of rolstoelpatiëntenvervoer. Oneerlijke concurrentie, waar de taxiwet wil tegen beschermen, is in die zin dus nooit aan de orde. Eigenlijk worden deze diensten afgestraft omdat ze een extra dienst leveren waar de patiënt niet voor moet betalen. Wij blijven alvast strijden”, besluit Kenneth Arkesteyn.
Discriminatie van de patiënt?
In Wallonië en Brussel bestaat wel wetgeving voor het zittenden rolstoelpatiëntenvervoer. Daar zijn de zogenaamde ‘lichte ziekenwagens’ (een wat ongelukkige vertaling van ‘VSL’) een aparte voertuigklasse voor deze ritten. Ze worden bestuurd door ambulanciers of personen met een speciale kwalificatie, die het toezicht en/of eventuele zorgen onderweg uitvoeren. Voor Vlaanderen pleit Belgambu voor een soortgelijk systeem. “We vragen ons in de huidige situatie af of er geen sprake is van patiëntendiscriminatie”, oppert Kenneth. “Een Waalse of Brusselse dienst geeft een patiënt de correcte zorg en betaalbaar vervoer. In Vlaanderen dreigen ze, als dit verder escaleert, geen gepaste begeleiding te krijgen of veel meer te moeten betalen. Dat lijkt ons niet correct.”
Empirisch onderzoek en meer focus op de agressor
Net zoals in België is agressie tegen hulpverleners in Nederland helaas dagelijkse kost. Caroline Koetsenruijter bestudeert het effect van anti-agressieonderzoeken, in het bijzonder tijdens telefonische gesprekken. “Dat empirische onderzoek is nodig,” benadrukt ze, “want trainen van de professionals, zoals hulpverleners, leidt helaas niet tot een vastgestelde daling in de absolute cijfers van agressieincidenten.”
Doorheen de jaren rezen commerciële antiagressietrainingen als paddenstoelen uit de grond. Heel wat (potentiële) slachtoffers kregen via die weg al tips, tricks en strategieën mee om situaties te de-escaleren. Die inspanningen leveren evenwel weinig concrete resultaten op. Of die vertalen zich toch niet in de cijfers. Niet onlogisch, vindt Caroline. “Wat wel of niet werkt is eigenlijk nog nooit echt objectief onderzocht. Bij ons empirisch onderzoek vertrekken we van audiogesprekken van ambtenaren die slachtoffer zijn geworden. Veel waardevoller voor dit soort onderzoek, want interviews nadien zijn zelden een goede weerspiegeling van de realiteit.”
Een collega-onderzoeker van de VU Amsterdam, Marie Lindegaard, analyseert camerabeelden van agressievoorvallen. Ook die bieden een objectieve kijk en helpen zo diverse mythes de wereld uit. “Denk aan het idee dat omstaanders bij agressie vaak gewoon wegkijken”, illustreert Caroline. “Uit beelden blijkt dat in negen op de tien situaties omstaanders wel degelijk ingrijpen.”
“Melden is voor helden, terwijl het de normaalste zaak van de wereld moet zijn.”
Het nut van herstel- of stopgesprekken
Te vaak wordt in de nasleep van een incident de focus enkel op het slachtoffer gelegd. Die krijgt cursussen voorgeschoteld om te leren omgaan met agressoren. “Bizar eigenlijk, dat werkgevers en overheden zich amper tot de geweldplegers richten”, vindt Caroline. Nochtans blijken herstel- en stopgesprekken echt waardevol in het voorkomen van recidive. “Neem nu telefonische agressie tegen een calltaker in de meldkamer. Het is een goed idee om iemand anders, zoals een aangewezen verantwoordelijke, binnen de 48 uur te laten terugbellen naar de agressor voor een herstelof stopgesprek. Idem met incidenten in de ziekenwagen of het ziekenhuis. Natuurlijk zijn er grenzen. Is een ambulancier fysiek aangevallen, dan volgt meteen een aangifte, met eventueel een herstelbemiddeling als beide partijen bereidheid tonen om mee te werken. Want enkel keihard straffen is zelden de oplossing.”
Melders worden gestigmatiseerd
In Nederland gaat men, net zoals bij ons, ervanuit dat slechts een minderheid van de incidenten gemeld wordt. Naar schatting zo’n tien procent. Caroline: “We kunnen drie redenen hanteren waarom een slachtoffer geen melding maakt. Vooreerst de ‘don’t know’: een slachtoffer weet niet waar het incident te melden of zelfs niet wanneer een melding gepast is. Voor die laatste afweging gebruiken we het ABCD-model als leidraad (zie kaderstuk). De tweede oorzaak is ‘don’t care’. Als derde is er jammer genoeg ook een ‘don’t dare’. Slachtoffers maken geen melding uit angst voor wraak of represailles van de dader. Of, en dat vind ik eigenlijk nog erger, omdat ze misschien niet serieus genomen worden door hun werkgever of collega’s. Die stigmatisering moet er absoluut uit.
Door een proactieve houding kunnen werkgevers hierbij een belangrijke rol spelen. In plaats van medewerkers naar een cursus te sturen, begint het bij hen. Elke organisatie heeft een ‘veiligheidsregisseur’ nodig, die anticipeert op agressie, snel reageert – zowel naar het slachtoffer als de veroorzaker –, monitort waar hotspots zijn en leert uit agressievoorvallen om het aantal incidenten terug te dringen. Voor die belangrijke taak maak je voldoende tijd vrij bij een toegewijde medewerker.”
Om aan te tonen dat een goed beleid werkt, geeft Caroline nog een echt praktijkvoorbeeld. “In het Rijnstate-ziekenhuis in Arnhem bleken bepaalde diensten op de spoedeisende hulp extra risicovol voor agressie. Na een grondige analyse staat nu standaard een psychiatrisch verpleegkundige mee op die diensten. Die kan het gedrag van patiënten beter lezen, de risico’s inschatten en zo escalatie voorkomen. Cijfers over de impact hiervan hebben we nog niet, maar dat ze gericht ingrijpen op basis van objectieve data, sterkt ons alvast in het geloof dat dit zich in een afname van de incidenten zal vertalen.”
4 tips voor ziekenwagendiensten en patiëntenvervoerders
Een goed anti-agressiebeleid is een uitdaging voor elke werkgever. Met deze 4 tips zet Caroline Koetsenruijter je alvast op weg.
- Waak erover dat iedereen binnen je organisatie weet waar de grens ligt, ook als ze zelf geen last hebben van agressie. Het ABCD-model is hierbij een handige hulp.
- Laat de melding volgen door een bemand proces, met een beveiligingsregisseur aan het roer. Die gaat het gesprek aan, met beide partijen, maar is ook streng waar nodig.
- Voorkom secundaire victimisatie, extra schade bij een slachtoffer als gevolg van de reacties of de houding van anderen. Het slachtoffer heeft vooral nood aan sociale steun en erkenning, niet aan oordelen.
- Train niet enkel medewerkers, maar ook je leidinggevenden. Zo weten zij wat ze moeten doen bij melding en welke nazorg ze kunnen bieden. In Nederlands start daarvoor binnenkort de nieuwe HBO-opleiding ‘Toegepaste sociale veiligheidskunde’. Gedurende 6,5 dagen worden mensen er opgeleid tot veiligheidsregisseurs. In België is voorlopig geen opleidingsaanbod dat zich specifiek tot leidinggevenden richt.
Het ABCD-model
Dit model helpt je gedrag begrijpen en categoriseren. C- en D-gedrag zijn onaanvaardbaar en verdienen een melding (bij D-gedrag vaak ook meteen een aangifte):
- A-gedrag is door de agressor op zichzelf gericht. Vb. “Ik heb altijd pech.”
- B-gedrag is gericht op het beleid of de organisatie. Vb. “Jullie kunnen niets.”
- C-gedrag is op jou als persoon gericht. Vb. “Jij kan niets”
- D-gedrag is (dreigende) fysieke agressie op jou als persoon.
“Agressie tegen hulpverleners kan niet”
Waar agressie tegen hulpverleners zo’n vijf jaar geleden nog niet op de politieke agenda stond en er nauwelijks cijfermateriaal beschikbaar was, is dat vandaag anders. Mede door Vias institute. Het onafhankelijke kennisinstituut voor verkeersveiligheid, mobiliteit, veiligheid en gezondheid voerde in 2024 een studie uit om agressie tegen hulpverleners in kaart te brengen. De resultaten zijn bekend en op zijn zachtst gezegd hallucinant. Isabel Verwee en Shirley Delannoy van Vias institute gidsen ons door het rapport.
We schreven 5 jaar geleden in ditzelfde magazine ‘Bam’: agressie tegen hulpverleners is een brandend actueel maar ook heel complex gegeven. Dat is vandaag niet anders. De vragenlijst die Vias institute toen lanceerde, kreeg in 2024 een vervolgstudie die geweld en agressie tegen ambulanciers, brandweerlieden, werknemers op spoeddiensten, medische en paramedische zorgverstrekkers in kaart brengt. Exact 1.711 hulpverleners namen deel aan het onderzoek, waarvan negentig procent het voorbije jaar slachtoffer van geweld werd. Meer dan acht op de tien hulpverleners kreeg te maken met verbale agressie zoals schreeuwen en bijna driekwart werd uitgescholden. Voor één op de zeven hulpverleners komen scheldpartijen zelfs wekelijks voor. Bijna de helft van de hulpverleners (47 procent) werd slachtoffer van fysiek geweld zoals gooien of vernielen van voorwerpen, schoppen, duwen, spuwen, …
Van schreeuwen tot fysiek geweld
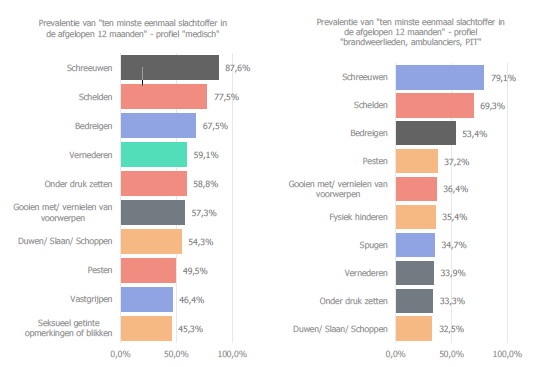
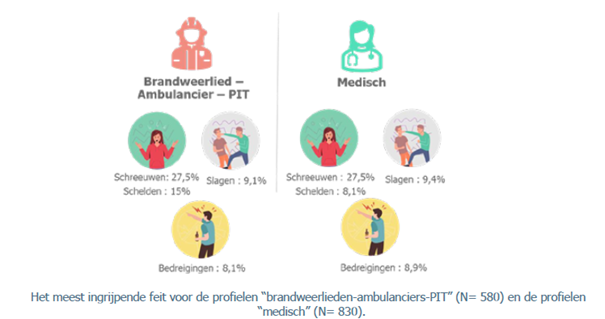
Het onderzoek richtte zich op 2 belangrijke, complementaire profielen. Enerzijds op personeel van hulpdiensten, zoals ambulanciers, brandweerlieden en PIT. Anderzijds op (para)medisch en zorgverstrekkend personeel in ziekenhuizen. Shirley Delannoy, researcher en communicatieadviseur bij Vias institute: “De drie meest voorkomende vormen van geweld zijn bij beide groepen hetzelfde, maar de mate waarin het gebeurt verschilt. Schreeuwen is de meest voorkomende vorm. Daar geeft 79,1 procent van de hulpdiensten aan er het afgelopen jaar mee in contact te zijn gekomen, gevolgd door schelden (69,3 procent), bedreigingen (53,4 procent) en pesten (37,2 procent).”
Zowel bij de hulpdiensten als in de ziekenhuizen is de agressor het vaakst de patiënt (45,3 procent en 64 procent). Het kan ook gaan om een naaste van de patiënt (17 procent en 21,1 procent) of een collega (9,9 procent en 7,8 procent). Voor hulpdiensten komen daar in 19 procent van de gevallen omstaanders bij. “Bij de hulpdiensten constateren we dat in 45 procent van de gevallen de agressor onder invloed is van alcohol”, licht Shirley toe. “Het gaat het vaakst om mannen (79,2 procent) en om daders tussen de 31 en 40 jaar (26,5 %) of tussen de 41 en 50 jaar (20,6 %), gevolgd door de 18- tot 30-jarigen (19,6 %). Daarnaast zien we dat brandweerlieden en ambulanciers vaker aangeven dat de agressor onder invloed is van alcohol (45,2 procent) of drugs (28,2 procent) dan de medische sector (ongeveer 15 procent).”
"Hulpverleners kunnen zich beschermen zoveel ze willen, maar op alle niveaus in de samenleving moet duidelijk zijn: agressie tolereren we niet."
Slechts 16 % incidenten aangegeven
De gevolgen van agressie kunnen verregaand zijn. Zo geeft 68 procent aan stress of spanning te voelen na het incident, zich minder tevreden te voelen op het werk en/of slecht te slapen (beide 51 procent). Eén op de drie hulpverleners denkt er zelfs aan van job te veranderen. Daarnaast is agressie ook een oorzaak van arbeidsongeschiktheid. “In tijden van arbeidskrapte is dat niet onbelangrijk”, zegt Isabel Verwee, Knowledge Group Manager bij Vias institute. “Bovendien mogen we niet vergeten dat een incident van agressie niet alleen je professionele context beïnvloedt. Breek je je arm, dan moeten partner, naasten en collega’s bijspringen. Het heeft impact op verschillende aspecten van je leven.”
Zijn deze cijfers volledig? “Zeker niet. Eén op de drie werknemers doet melding van geweld en slechts één op de zeven dient effectief klacht in bij de politie. Dat heeft verschillende redenen, gaande van het incident niet ernstig genoeg vinden tot het als part of the job aanschouwen. Dat zou nooit mogen”, legt Isabel uit. “De cijfers tonen aan dat hoe ouder je wordt, hoe minder vaak je geweld en agressie rapporteert. De reactie van een collega of leidinggevende kan bepalend zijn. Erkenning is de eerste stap in het verwerkingsproces van het slachtoffer. Een vertrouwenspersoon of buddywerking opstarten kan een manier zijn om slachtoffers administratief en emotioneel te ondersteunen en begeleiden na de feiten. Zo sensibiliseer je jongere werknemers en geef je een cultuur van respect door.
Ook met de re-integratie van slachtoffers op de werkvloer moet bovendien rekening gehouden worden.” Ook het gevoel van straffeloosheid weerhoudt slachtoffers soms om melding te maken. Toch kunnen meer meldingen leiden tot meer gerichte reacties op agressie, aangepast aan de context, het profiel van de agressor en het type agressie. “Slachtoffers goed omkaderen is belangrijk”, zegt Isabel. “Agressie mag je nooit minimaliseren. De vuistregel voor straffen is een snelle bestraffing. Spreek de straf zo snel mogelijk uit na het gepleegde feit. De straffen zijn intussen al verstrengd van één tot drie jaar naar drie tot vijf jaar. Er zijn ook alternatieve maatregelen die effectief kunnen zijn. Constructief samenwerken met de dader en die tot zelfinzicht laten komen werkt evenzeer: je denkt na over wat je gedaan snel mogelijk uit na het gepleegde feit. De straffen zijn intussen al verstrengd van 1 tot 3 jaar naar 3 tot 5 jaar. Er zijn ook alternatieve maatregelen die effectief kunnen zijn. Constructief samenwerken met de dader en die tot zelfinzicht laten komen werkt evenzeer: je denkt na over wat je gedaan hebt, je werkt in op het schuldbesef, gaat – indien gewenst door het slachtoffer – een gesprek aan met het slachtoffer of brengt het slachtofferperspectief bij, of biedt training aan om anders met agressiegevoelens om te gaan.”
Opleidingen en communicatie
Opleidingen kunnen helpen om het probleem aan te pakken. Voor hulpdiensten gaat het dan om een cursus conflicthantering of de-escalatietechnieken, maar we moeten weliswaar opletten hiermee: “het is niet omdat je getraind bent, dat iedere geweldssituatie zomaar beheersbaar is”, aldus Isabel. Bij medisch personeel ziet Vias institute een mogelijkheid in doelgerichte communicatie. Maak je triagesysteem duidelijk, geef aan wat de wachttijd is op bijvoorbeeld de spoedgevallendienst, zeg waarom je een handeling wel of niet uitvoert en wat je doet. Kortom: zet de mens centraal. Al is dat door personeelskrapte niet altijd eenvoudig.
“Tussen de verwachtingen en de realiteit op het terrein zit een verschil”, zegt Shirley. “Hulpverleners komen tussen in een urgente situatie: een persoon in nood wil geholpen worden, geeft de controle uit handen en heeft bepaalde verwachtingen. Dat staat vaak niet in verhouding met wat je mag of kan doen als hulpverlener. Worden die verwachtingen niet ingelost, dan kan dit agressie uitlokken. Sensibilisering en communicatie over wie wat doet zijn goed en nodig. Al denk je in nood niet aan brochures of flyers.”
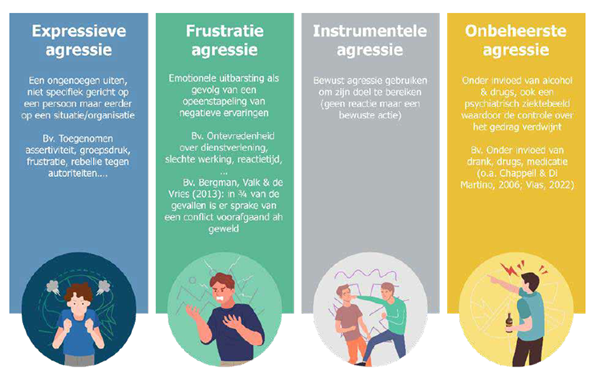
Op die vorm van frustratieagressie kan je trainen, net zoals op onbeheerste agressie door invloed van alcohol, drugs of medicatie, of psychiatrische problemen. In een training kan je bijvoorbeeld situaties simuleren waarin iemand onder invloed is en tips geven over hoe je dit best aanpakt. Daarnaast is er nog instrumentele agressie, waar de dader bewust gewend pleegt, of expressieagressie die zich uit tegen personen in uniform. “Die laatste vorm zien we bijvoorbeeld vaak terug op oudejaarsavond wanneer hulpverleners aangevallen worden met vuurpijlen”, zegt Isabel. “Dat begint helaas een gewoonte te worden. Wat benadrukt dat dit een maatschappelijk probleem is. Soms kan je ondanks trainingen en simulaties niets tegen geweld doen. Je moet beseffen dat je niet alle vormen van agressie zal kunnen voorkomen of beheersen en ook dat is een belangrijke notie. Als collega of leidinggevende kan je dan wel het verschil maken, onder meer door te vragen hoe je kan helpen. Ook de politionele en justitiële reactie hierop zijn cruciaal: als er een aangifte is en er gebeurt niet mee, dan is dit bijzonder frustrerend.”
"Tussen de verwachtingen en de realiteit op het terrein zit een verschil. Worden die verwachtingen niet ingelost, dan kan dit agressie veroorzaken."
Ondersteuning door technologie
En wat met concrete beschermingsmaatregelen zoals camera’s, aanwezigheid van bewakers, interne waarschuwingsprotocollen, artificiële intelligentie voor communicatieondersteuning of bodycams? Door bodycams kan je als zorgverlener sterker in je schoenen staan. “Dat wel, maar aan de andere kant kunnen ze soms agressie uitlokken. De wetenschap is het niet helemaal eens rond de effectiviteit hiervan. Ook juridisch zijn we er nog niet. Je zou bijvoorbeeld de impact hiervan kunnen testen in een pilootproject. Zo krijg je een beeld van wat werkt of net niet werkt. Bij de politie zien we positieve resultaten, maar dat is een andere dynamiek”, zegt Isabel. Hetzelfde geldt voor kogelvrije en steekwerende vesten. Voor hulpverleners zijn zowel Vias als Belgambu er niet meteen voorstander van. Isabel: “Meer uitrusting betekent vaak een grotere persoonlijke afstandelijkheid en kan uitlokking van geweld genereren. Terwijl zorg- en interventiesituaties vaak net zeer persoonlijke situaties zijn met een patiënt in nood. Neem samen met dispatching bijkomende maatregelen in risicozones, laat de politie tussenkomen. Wat mij betreft is het een maatschappelijk signaal: agressie kan niet. De hulpverlener kan zich zoveel beschermen als die wil, maar op alle niveaus in de samenleving moet het duidelijk zijn dat dit niet te tolereren is. Alle maatregelen en oplossingen moeten gepaard gaan met bewustmakingscampagnes.” Preventie en sensibilisering zijn voor Shirley en Isabel de hoekstenen om deze problematiek aan te pakken. “Preventie, normen en maatschappij zijn sleutelwoorden. Agressie en geweld moeten voorkomen worden. Nultolerantie is het enige juiste”, besluit Isabel. “Van de opvoeding aan de keukentafel tot in het onderwijs, op de werkvloer, … overal moet die boodschap van respect uitgedragen worden.
Snel, wendbaar en veelzijdig: motobrigade tot je dienst
Werken op Oosterweel, druk weekendverkeer richting de kust of moeilijk bereikbare plaatsen: voor een ziekenwagen is het niet altijd evident om zich vlot naar zijn bestemming te begeven. Moto’s bieden een interessant alternatief. Vandaag tonen ze hun meerwaarde al voor stalenvervoer en in de eventhulpverlening. En er is nog veel meer mogelijk.
Wat bij Ambuce startte als een testproject voor niet-prioritaire transporten groeide – in amper twee jaar tijd – uit tot een waardevolle snelle service voor tijdkritieke analyses en labotransporten. Intussen draait een poule van zo’n vijftig vrijwilligers vijf verschillende shiften: drie overdag, één late en één ’s nachts. Daarbij voeren intussen zeven motoren tal van ritten uit. “Minder dan tien procent van onze ritten is prioritair, maar onze dienst draagt ontegensprekelijk bij aan kwalitatieve patiëntenzorg”, zegt Jesse Delien, coördinator medische hulpverlening en motard bij Ambuce Resue-Team. “Wanneer tijd ertoe doet maakt transport via de moto soms een wereld van verschil, zeker in het drukke stadsverkeer van Antwerpen. Soms doen we ook langere transporten, bijvoorbeeld richting Leuven of Luik. Al dan niet prioritair.”
Om welke ritten gaat het dan vooral? Jesse geeft een voorbeeld: “Een vrouw met een borsttumor krijgt in het OK een biopt om de kankercellen te onderzoeken en te bepalen welke operatie het meest aangewezen is. Moet de tumor weggenomen worden, de volledige borst of de borst en een deel van de klieren? De patiënte is onder anesthesie en gezien het altijd aangewezen is de tijd onder narcose zo kort mogelijk te houden, moet het staal zo snel mogelijk in het labo geraken, voor een snel resultaat. Daar komen wij in beeld. Of als in het kader van polytransfusieprotocollen bloed van het labo naar het ziekenhuis gebracht moet worden.” Het aantal ritten steeg exponentieel, onder meer door de centralisering binnen het ziekenhuislandschap. Niet elk ziekenhuis heeft nog een eigen labo. Er moeten dus simpelweg meer stalen getransporteerd worden, waarvan een deel urgent. “Dan zijn we gewoon flexibeler dan de taximaatschappij die dit stalenvervoer vroeger deed. Bovendien hadden die chauffeurs minder kennis van de ‘pakketten’ zelf en combineerden ze vaak diensten, zoals het afzetten van een taxiklant in de buurt. En dat maakt de duurtijd van een transport langer dan nodig. Ook de temperatuurcontrole van stalen gedurende het hele transport gebeurt een stuk nauwkeuriger.”
Voor het bepalen van de prioriteit van elke motorit gelden interne protocollen met de ziekenhuizen. De hoofdarts van het ziekenhuis of het hoofd van het labo kan bepalingen stellen. Zo krijgt een rit binnen het polytransfusieprotocol altijd volledige prioriteit. Ook de dispatch zelf kan bepalen hoe dringend een rit is, bijvoorbeeld of het aangewezen is om onder het halfuur te blijven of dat het hyperurgent is.
Praktische organisatie
Ambuce Rescue-Team nam oude politiemotoren over voor de brigade. Die rijden nog prima en zijn bovendien al voorzien van de nodige signalisatie. “Een win-win”, stelt Jesse Delien overtuigd. “Wij moeten geen signalisatie meer aanbrengen en de politiezone moet die niet laten verwijderen, wat anders ook kosten met zich meebrengt.” De uitrusting van de motoren wordt wel nog aangepast voor gekoelde transporten. Bij sommige stalen is het bewaren van een specifieke temperatuur namelijk belangrijk. “We hebben een koelmodule in de motortas. De temperatuur van stalen traceren is soms wel lastig, terwijl ziekenhuizen op dat vlak steeds meer verwachten. We kijken voortdurend hoe we dit verder kunnen verbeteren.”
De motorbrigade steunt op een equipe gemotiveerde vrijwilligers. Gezien het belang en de tijdsdruk van hun ritten, moeten zij uiteraard aan enkele voorwaarden voldoen. Ze moeten onder meer de nodige ervaring hebben en zijn verplicht een opleiding te volgen (zie kaderstuk). Uit een behoorlijk groot aantal geïnteresseerden wordt zorgvuldig geselecteerd via een streng wervingsbeleid. Bovendien zijn strenge regels van kracht tijdens de shiften, onder meer over het gebruik van de prioritaire signalen. Via track-and-trace worden de rijders gecontroleerd op correct gebruik hiervan. De strakke richtlijnen en focus op training blijken alvast hun vruchten af te werpen. In vijf jaar tijd was er bij de motobrigade van Ambuce Resue-Team slechts één eenzijdig ongeval met letsel. Ook wat stoffelijke schade betreft is er geen aanzienlijk verschil met ongevallen met ambulances. Om de risico’s niet nodeloos groot te maken, rijden de motoren niet uit als de buitentemperatuur onder de 2°C duikt, om de gevaren van ijzel en sneeuw uit te sluiten.

Hulpverlening met de motor
Jesse ziet nog veel meer potentieel in de motorbrigade, voor eerste hulpverlening per motorfiets bijvoorbeeld. In onze buurlanden vinden we hier al tal van succesverhalen rond. “Het systeem in België is hier helaas niet klaar voor”, weet Jesse. “Nochtans zijn er duidelijke voordelen: je bent snel ter plaatse, ook in drukke weekends, zoals aan de kust tijdens de zomervakantie. Bovendien zouden we zo de druk van het 112-systeem wat kunnen verlichten.” Belgambu ziet hier wel graten in. Voorzitter Kenneth Arkesteyn: “Waarom bekijken we de mogelijkheden niet voor een soort MUG/PIT-moto? Een ambulancier en een verpleegkundige zijn met de motor snel ter plaatse en zo zetten we alle competenties optimaal in.” In dat scenario is er een aangepaste opleiding van de motorrijders nodig. Volgens Jesse vraagt dit om een compleet nieuw beroep. “Zoals het paramedicsysteem in Engeland”, verduidelijkt hij.
In de eventhulpverlening zijn wel al motoren actief, zoals die van Medimoto. Onder die vlag rijdt verpleegkundige Bart Grobet mee voor medische hulpverlening op tal van events. In april 2016 startte Bernard Geldof met deze dienstverlening. “Wielerwedstrijden, maar ook loop- en triatlonwedstrijden, fietsevenementen in binnen- en buitenland deed ik na enige tijd samen met Bernard.” Na diens overlijden, in 2023, nam Bart de fakkel en de motor over en kwam er een doorstart van Medimoto. “Tijdens events vervangen we geen ambulance, maar vormen een goede aanvulling. De motor is nu eenmaal flexibeler, neemt minder plaats in en kan makkelijker op bepaalde plekken geraken, neem bijvoorbeeld een loopwedstrijd langs een jaagpad of langs boswegen. We worden al het ware een extra schakel in de eventhulpverlening, al dan niet met een arts achterop voor extra medische ondersteuning.” Ondanks de beperkte ruimte neemt de motor heel wat materialen mee. In de koffers zit alles voor basis wondzorg, een spalkenset, een brandwondenset, een set om infusen te plaatsen, een hechtingsset, een AED-toestel, een ECG-monitor, een bloeddrukmeter, zuurstofmeter en glucometer. “Tot nu toe blijven incidenten gelukkig meestal beperkt tot wat schaafwonden na een val of kleine breuken maar we zijn graag op veel voorbereid.”
Technische en tactische rijvaardigheden nodig
Voor een vrijwilliger stalenvervoer per moto kan doen, stuurt Ambuce Resue-Team de motorrijder een dag op cursus. De voormiddag draait rond de rijtechniek, terwijl de namiddag inzoomt op rijtactiek om risico’s in het verkeer correct in te schatten. “Efficiënte transporten die veilig verlopen zijn altijd het doel”, zegt lesgever Wouter De Clercq. “Het belangrijkste tijdens die opleidingsdag is niet tonen wat je kan, maar wel inzicht krijgen in je eigen techniek en tactiek. Na de cursus begint het pas. Dan komt het eropaan gericht verder te werken aan de minder sterke punten. We leggen de lat bewust hoog voor deze vrijwilligers, want in hun functie binnen de motobrigade zijn ze professionele motards. Dat vergt een ander niveau van rijvaardigheden dan gewoon een plezierritje doen. Vlot door het drukke stadsverkeer bewegen, kort remmen aan hogere snelheden, … het hoort er allemaal bij. En we bereiden de motards daar zo goed mogelijk op voor.”
Vrijwilligerswerk in het patiëntenvervoer: van wet naar spanningsveld
Ongeveer acht procent van de Belgen is vrijwilliger. Een mooi aantal, dat zich zonder eigen belang inzet voor anderen. In de Franse Gemeenschap wordt vrijwilligerswerk iets anders georganiseerd dan in Vlaanderen en Brussel. Hoe precies? Dat vroegen we aan Milena Chantraine, algemeen secretaris van het Plateforme francophone du Volontariat (PFV).
Een vrijwilliger is iemand die zich uit vrije wil inzet voor een ander of voor de maatschappij. Die definitie houdt dus in dat je niet verplicht kan worden om die activiteit uit te voeren en dat er geen vergoeding voorzien wordt. Vrijwilligerswerk gebeurt altijd buiten de eigen arbeidsovereenkomst in de schoot van een non-profitorganisatie zoals een vzw, stichting, overheidsdienst, … “Zo staat het ook in de wet van 3 juli 2005 die het statuut van vrijwilligers regelt en enkele rechten voor vrijwilligers vastlegt”, licht Milena Chantraine toe. “Vrijwilligers vind je overal in onze samenleving. Van de cultuur- en sportsector tot het onderwijs, gezondheidszorg, sociaal werk en inzet voor de jeugd. Met bijna acht procent van de Belgen die actief zijn als vrijwilliger, zijn we zeer tevreden.”
Langs beide kanten van de taalgrens
In Vlaanderen bestaat sinds 2019 het Vlaams Decreet Vrijwilligerswerk, van toepassing op organisaties die actief zijn binnen welzijn, volksgezondheid en gezin. Het zijn extra regels bovenop de federale wetgeving die een vrijwilligersovereenkomst verplichten en de kwaliteit van vrijwilligerswerk moeten ondersteunen. Denk maar aan een verzekering burgerlijke aansprakelijkheid die zowel lichamelijke schade bij de vrijwilliger als schade veroorzaakt door de vrijwilliger dekt. Wallonië heeft zo’n afzonderlijk decreet niet. “We volgen voornamelijk de federale wet die voorziet in de bescherming van vrijwilligers en een omkadering van hun activiteiten”, zegt Milena.
“Een vrijwilliger is meer dan een taxi. Het gaat hen over de meerwaarde die ze leveren voor de samenleving, sociale cohesie en de verbinding.”
Waar je in Vlaanderen het Vlaams Steunpunt Vrijwilligerswerk hebt als expertisecentrum en een vrijwilligersdatabank, heb je aan de overzijde van de taalgrens het Plateforme francophone du Volontariat (PFV) als informatiebron en behartiger van het vrijwilligerswerk. “In Vlaanderen, Brussel en Wallonië is voor vrijwilligers geen vergoeding of betaling voorzien. Ergens is dat logisch, want je doet dat zonder verplichting. Dat is de geest van vrijwilligerswerk. Al voorzien we wel in een onkostenvergoeding wanneer de nodige betaalbewijzen voorgelegd kunnen worden. Zo houden we vrijwilligerswerk voor iedereen toegankelijk. De wet laat wel toe om een reële of forfaitaire kostenvergoeding te voorzien. In dat eerste geval worden dan betaalbewijzen voorgelegd. In het tweede geval beslissen organisaties zelf. Een combinatie van beide systemen mag niet.”
Leren van elkaar
Opleidingen voor vrijwilligers worden wettelijk gezien niet verplicht. Al kunnen ze wel opgelegd worden wanneer andere wetgevingen spelen. “Denk maar aan iemand die op vakantiekamp met kinderen meegaat. Daar zal de organisatie een animatorencursus voorzien en zal een erkenning door ONE (de Waalse tegenhanger van Kind&Gezin, nvdr.) nodig zijn”, vertelt Milena. “Of bij onder meer het Rode Kruis wordt een EHBO-opleiding voorzien. Soms kan het gewoon ook nuttig zijn. Zetel je in een raad van bestuur, dan is een meer boekhoudkundige bijscholing mooi meegenomen. Het is dus echt afhankelijk van het type vrijwilligerswerk. De opleidingen worden voorzien door de instantie zelf of door een partner uit hun netwerk. Opleidingen kunnen zowel voorafgaand als tijdens het werk zelf ingericht worden. Soms leiden vrijwilligers elkaar op zodat je kan leren van elkaar. Hierbij willen we als PFV wel benadrukken dat er altijd rekening gehouden moet worden met de digitale geletterdheid en mogelijkheden van de vrijwilliger en de doelgroep.”
Vrijwilliger met hart en ziel
Ook in het patiëntenvervoer wordt met vrijwilligers gewerkt. Dit creëert vaak een spanningsveld tussen vzw’s en organisaties met die werken met personeelsleden. Vzw’s kunnen met vrijwilligers werken en hebben zo minder kosten. In Vlaanderen betalen ze dan de onkosten en een vrijwilligersvergoeding. Dat ligt voor vennootschappen anders, want zij kunnen geen beroep doen op vrijwilligers. Hoe creëren we daar een gelijk terrein voor iedereen? Milena: “Vrijwilligers in het patiëntenvervoer ontvangen een kilometervergoeding. Daarnaast spelen sectorale normen. Toch zien we dat hun problematiek niet zo verschillend is van andere sectoren.
Commerciële spelers volgen de wetgeving, maar hebben vaak ook meer economische draagkracht om de bijhorende administratieve lasten te dragen. Vzw’s hebben dat niet. Vrijwilligers zijn ook kosten: aanwerving, onthaal, opleiding en begeleiding, kilometervergoeding, ... Al vinden we bij het PFV niet dat je dit zo mag zien. Ze zijn een investering waar een bepaalde administratieve som en onkosten aan verbonden zijn. Vrijwilligers zelf doen dit niet voor de vergoeding, wel voor de erkenning. Als de economische factor je enige stimulans is om vrijwilligers in te schakelen, dan zullen zij niet blijven. Zij zoeken hun meerwaarde niet in het financiële. Ze willen zich nuttig maken, helpen, een sociaal engagement aangaan. Een vrijwilliger is meer dan een taxi. Het gaat hen over de meerwaarde die ze leveren voor de samenleving, de sociale cohesie en de verbinding. Hun motivatie komt voort uit de ‘dankjewel’ of de glimlach die ze ontvangen van de personen die ze helpen.”
Wat met Brussel?
Het Brussels Hoofdstedelijk Gewest heeft geen eigen wetgeving en volgt de federale wet. Toch zien we er een gemengde situatie omdat je er zowel Vlaamse als Franstalige organisaties vindt. Nederlandstalige organisaties in onze hoofdstad die onder Vlaamse subsidies vallen, zoals welzijnsorganisaties via de Vlaamse Gemeenschapscommissie, moeten het Vlaams vrijwilligersdecreet volgen. Franstalige organisaties volgen de federale wet en kunnen rekenen op de Franse Gemeenschapscommissie (COCOF) voor ondersteuning. Tweetalige organisaties hebben de keuze.
“Een maatschappij zonder vrijwilligers is ondenkbaar”
De vrijwilligershoofdstad van Europa ligt in België, meer bepaald in de provincie Antwerpen. De stad Mechelen kreeg deze eervolle titel en sluit daarmee aan in een rijtje vol wereldsteden zoals Berlijn, Londen, Gdansk, Lissabon en Barcelona. “Een eerbetoon aan de duizenden vrijwilligers in onze stad en het ondersteunende beleid. Want zij maken het leven in Mechelen rijker en mooier”, vindt burgemeester Bart Somers.
Het warme engagement van vrijwilligers is onmisbaar in de sector van de zorg zoals bij de eventhulpverlening en bij uitbreiding in de samenleving. Na een netwerkdag van Artsen Zonder Vakantie (AVZ) op 22 februari 2025 ging Belgambu in dialoog met Mechels burgemeester Bart Somer. Hij gaf tijdens die netwerkdag een bevlogen uiteenzetting over vrijwilligers. Samen diepten we het thema verder uit. Als vrijwilligershoofdstad van Europa deelt Mechelen dit jaar volop zijn best practices, visie op vrijwillig engagement en voedende aanpak van zijn duizenden vrijwilligers met de wereld. Ook in deze editie van Bam-magazine.
Katalysator voor een diverse samenleving
Doorheen de jaren bouwde de stad Mechelen een sterke vrijwilligerscultuur uit. “De diversiteit in de stad nam gestaag toe”, schetst burgemeester Bart Somers. “We gingen hiermee aan de slag en ontwikkelden systemen voor maatschappelijke cohesie. Enkel met professionele mensen dat verhaal schrijven was onhaalbaar, dus kwamen we vanzelf bij vrijwilligers.” Zo was Mechelen onder meer een van de eerste steden met een buddywerking, waarbij een Mechelaar een nieuwe inwoner de stad leert kennen.
“Dat was meteen een goed bewijs van het verschil dat vrijwilligers effectief kunnen maken”, vindt Somers. “Dat geldt voor alle plaatsen waar geëngageerde mensen zich belangeloos inzetten. Van het verenigingsleven en de sportclubs tot de vaccinatiecentra tijdens de covidpandemie of het open stellen van de kerken voor het vrij binnenlopen. Een ander mooi voorbeeld brengt me terug naar de opgravingen aan de Sint-Romboutskathedraal. Daar werden honderden skeletten gevonden. Het zou jaren duren om die allemaal door professionals te laten onderzoeken – en heel veel geld kosten. We deden een oproep voor vrijwilligers, die massaal meehielpen. Tot studenten uit Zuid-Amerika toe zelfs.”
Bijdragen aan de maatschappij
Een op vijf inwoners in Mechelen doet vrijwilligerswerk, meestal zonder kostenvergoeding. De intrinsieke motivatie van vrijwilligers is volgens Somers dan ook zelden geld. “Ze willen iets betekenen voor de maatschappij en meer zin geven aan hun leven”, stelt hij. Om de vele verenigingen die hulp zoeken en de potentiële vrijwilligers die de juiste match afwachten samen te brengen, is er een jaarlijkse vrijwilligersbeurs in Mechelen. “Misschien is dat nog een goed idee voor onze sector”, vindt Belgambuvoorzitter Kenneth Arkesteyn. “Ook voor onze beroepsorganisatie en de eventhulpverlening in het algemeen zijn vrijwilligers een belangrijke schakel. Al merken we hier wel stilaan een evolutie naar engagementen met een bezoldiging. Neem nu de brandweer. In het semi-agoraal statuut is sprake van een prestatievergoeding. Deze vrijwilligers worden per uur betaald en krijgen er een fiscaal voordeel bovenop. Die vergoeding is soms zelfs meer dan wat een loontrekkende bij een onafhankelijke dienst verdient. Dat is natuurlijk een scheefgetrokken situatie en een vorm van oneerlijke concurrentie.”
“Vrijwilligers zijn het cement van de samenleving”
Somers bevestigt dat het spanningsveld tussen vrijwilligerswerk en de economische realiteit van professionals bestaat en moet bewaakt worden, maar merkt daar in de praktijk weinig van in zijn eigen stad. “Met name omdat vrijwillig engagement niet bezoldigd is”, meent hij. “Het is in bepaalde sectoren ongetwijfeld een permanente zoektocht naar een goed evenwicht. Uiteraard zijn er ook geregeld verschuivingen in dit verhaal. Vrijwillige activiteiten kunnen uitbreiden en daardoor onbedoeld in het vaarwater van beroepsactiviteiten komen. Stel dat ik af en toe langs ga bij een eenzame oudere voor een babbeltje. Na verloop van tijd doe ik er wel eens de afwas of ga inkopen doen. Dan komen we al in de buurt van een gezinshulp, die daar zijn of haar brood mee verdient. Toch geloof ik dat veel dingen die mensen doen niet om geld draaien. In sectoren waar dat spanningsveld groter is, is nood aan een maatschappelijk debat op regionaal en op federaal niveau.”
Veel events onmogelijk zonder vrijwilligers
Van alle vrijwilligers die nodig zijn voor de organisatie van een evenement, zijn de eventhulpverleners wellicht het meest herkenbaar. In Mechelen steunt bijvoorbeeld Maanrock duidelijk op de schouders van heel wat vrijwilligers. “Dat festival is zonder vrijwilligers ondenkbaar. Heel wat evenementen zouden simpelweg niet kunnen blijven bestaan als het vrijwillige engagement wegvalt. Of het zou onbetaalbaar worden om iets te doen. Dank dus aan die duizenden mensen die zich spontaan inzetten voor de maatschappij en voor elkaar”, besluit de burgemeester.
Ziekenhuizen willen bijdragen aan de elektrificatie van de sector
Onlangs dook Belgambu samen met EV Belgium in het uitdagende elektrificatieverhaal voor het patiëntenvervoer. Eén van de belangrijke conclusies: ziekenhuizen zijn een katalysator voor het maken van de switch naar elektrische voertuigen. Kunnen en willen zij hun steentje bijdragen? We legden ons oor te luister bij Zorgnet-icuro en kregen antwoord van gedelegeerd bestuurder Margot Cloet.
“Ook ziekenhuizen willen hun bijdrage leveren tot de vergroening en de transitie naar duurzame energie. Het voorzien van laadpalen en snelladers is daar een onderdeel van”, bevestigt Cloet. “Op het moment dat de infrastructuur er is, kunnen er afspraken gemaakt worden rond de beschikbaarheid voor het niet-dringend patiëntenvervoer. Het ziet ernaar uit dat de technologie rond snelladers dermate snel evolueert dat de laadtijden steeds korter worden. Het beschikbaar stellen van snelladers zal weliswaar een proces zijn dat zich langzaam voltrekt naargelang parkings worden vernieuwd en de elektrificatie van het wagenpark zich verder uitbreidt. De moeilijke financiële situatie waarin veel ziekenhuizen zich bevinden zet ongewild een rem op investeringen in infrastructuur. Overal snelladers ter beschikking hebben, is met andere woorden niet meteen voor morgen, maar zal een stapsgewijze evolutie zijn.”
Tussen boter en kogel: hoe we een weerbare maatschappij maken
De geopolitieke spanningen laten hun effect voelen tot in de Belgische politiek. Daar wordt naarstig gezocht naar extra centen voor Defensie. Al is dit niet alleen een financieel, maar ook een infrastructureel en logistiek vraagstuk. Hoe pakt ons land dit aan? Wat zijn de uitdagingen voor de zorg en voor onze maatschappij? Belgambu gaat in gesprek met de voormalige nummer twee van Defensie en luitenant-generaal op rust Marc Thys.
Sinds zijn pensioen bij Defensie is Marc Thys actief als geopolitiek consultant. Zijn doel is de geopolitieke geletterdheid in België en Europa op te drijven. Met zijn ruime kennis en expertise in buitenlands beleid, zet hij die missie kracht bij in een boek dat hij samen met journalist Jens Franssen schreef: ‘Vrede in tijden van oorlog’. Hoe we oorlog kunnen voorkomen en hoe we vrede en onze elvaart veilig stellen? Dat is exact de start van ons gesprek met Marc Thys.
“We staan te weinig stil bij onze omgeving en de impact ervan op onze maatschappij”, zegt hij. “Welvaart, vrijheid en veiligheid zijn een vanzelfsprekendheid geworden. Het is een hypothese dat we nooit een verlies van rijkdom zullen kennen, maar door de geopolitieke spanningen in de wereld staat dat fundament van ons maatschappelijk weefsel onder druk. In de militaire beeldspraak zeggen we wel eens: ‘Tussen boter en kogel’. Het is daar dat we een evenwicht zullen moeten vinden in onze samenleving om onze welvaart te verdedigen.” Of we dan moeten panikeren? “Neen”, stelt Marc Thys gerust. “Zolang we de nodige investeringen in defensie en in de diplomatie blijven doen. Eigenlijk heeft het federale niveau, waaronder Defensie, 37 miljard nodig om goed te functioneren. Ze ontvangen nu 19 miljard. Ze moeten dus bijna de helft van hun werkingsmiddelen lenen. Dat is niet efficiënt.”
Welvaart onder druk
Beseffen dat veiligheid en welvaart niet vanzelfsprekend zijn, is de start voor Marc Thys. Het is tegelijk een voorwaarde om de miljarden die we vandaag in sociale zekerheid investeren, te blijven vinden. “België is een speciaal geval”, vindt Marc. “We geven 30 miljard euro meer uit dan andere Europese landen om onze overheid te laten functioneren. We hebben met andere woorden te veel geld nodig om operationeel te blijven. Dat is een constructiefout in de Belgische fabriek die ons doet inboeten aan effectiviteit. Ik vergelijk ons land graag met een lasagne. We hebben veel lasagnebladen nodig. Dat zie je in de competenties die nodig zijn op het federale, regionale, provinciale en lokale niveau. Daar zitten overlappingen. Bij elke competentie die je toewijst, heb je een administratie en geld nodig. We hebben met andere woorden te weinig saus en er moeten een paar lasagnebladen tussenuit.”
Het patiëntenvervoer is al meteen een goed voorbeeld van hoe versnipperd die competenties en de werkingsmiddelen zijn. Belgambu probeert dit op elkaar af te stemmen. Marc Thys voegt daar nog het voorbeeld van de kustwacht aan toe, waarbij achttien entiteiten betrokken zijn. “Laat ons rationeel nadenken. Niet alles hoeft terug naar het federale niveau, maar het moet wel beter afgelijnd worden. Decentralisatie zal nodig zijn. Een ambulancedienst op het platteland run je anders dan een ambulancedienst in een stad. We komen uit een periode van ‘wat we zelf doen, doen we beter’ en moeten nu evolueren naar ‘hoe dienen we het best de burger’. Veiligheid was een vaststaand gegeven waardoor we vooral met onszelf konden bezig zijn. Dat creëerde die lasagne met veel lagen. De deelstaten ondernemen acties om het federale niveau te ondersteunen, maar we moeten vooral bezig zijn met het optimaliseren van de dienstverlening voor de burger. Dat doe je niet met territoriumtwisten tussen verschillende beleidsniveaus.”
“Veiligheid was een vaststaand gegeven waardoor we vooral met onszelf konden bezig zijn. Dat creëerde al die lagen en beleidsniveaus.”
Van lasagne tot brugclassificatie
Voor de NAVO is België sinds de inval van Rusland in Oekraïne meer dan ooit een transitland. Dat betekent dat we infrastructuur en vervoerscapaciteit nodig hebben, voor materiaal en voor mensen. Gezonden in de ene richting, gewonden in de andere richting. Bij capaciteit komt ook infrastructuur kijken, die versterkt moet worden want die volstaat momenteel niet voor zwaardere voertuigen. Daarvoor verwijst Marc Thys naar de Commissie voor Nationale Veiligheidsvraagstukken (CNVV), opgericht in 1950 en ontbonden in 2014. Alle departementen zochten samen proactief naar wat nodig is in het geval van een crisis. “Bijvoorbeeld, werd een brug gebouwd, dan keken ze naar welke classificatie nodig was om die sterk genoeg te maken. Nadenken over een crisis was ingebouwd in het federale niveau”, legt Marc uit. “Dat laten we sinds 1990 los, door de oprichting van het Crisiscentrum. Maar zij hebben niet dezelfde reikwijdte als de CNVV van toen. Bovendien hebben zij een eerder reactieve werking en moeten ze nu beginnen met de integratie van de regio’s, wat het veel complexer maakt. Ik merk dat het collectieve geheugen van waar we komen heel klein wordt. Veel van wat nu nodig is, hadden we eigenlijk al en moeten we nu opnieuw opbouwen.”
Een van die zaken uit het verleden is onder meer de numerus clausus voor dokters. Dat is gebaseerd op demografische evolutie, maar houdt geen rekening met crisisscenario’s. Lokaal, globaal of iets ingrijpends. “Zo zal het patiëntenvervoer niet tien mensen moeten transporteren, wel honderden patiënten per dag. Hoe vang je die op? Bij de start van de covidpandemie vroeg men aan Defensie of ze geen reservedokters of -verpleegkundigen hadden. We hadden er zes, artsen en verpleegkundigen samen. Dokters en verpleegkundigen moeten ook in de civiele sector actief blijven om hun kennis op peil te houden. Je moet dus nadenken over systemen om reserve op te bouwen en die professioneel op niveau te houden. Dat is niet efficiënt in gewone tijden, maar het helpt wel in moeilijke tijden. Welke prijs willen we daarvoor betalen? Welke reserve houden we achter de hand en voor welke scenario’s, en hoe definiëren we die?”
Voorbereiding is een noodzaak
Het Belgische Rode Kruis trok onlangs aan de alarmbel omdat het te weinig middelen krijgt voor hun rampenparaatheid. De ziekenwagens staan vaak stil, worden goed onderhouden en kosten geld. Geld dat er niet is. “We besparen op het voorbereidende luik”, zegt Marc. “Dat is een fout die we de voorbije dertig jaar maakten. We focusten op de waarschijnlijkheid van scenario’s in plaats van op de consequenties en ons voor te bereiden op ‘impacten’. Je kan je niet op alles voorbereiden, maar het is wel een denkoefening die nodig is om beter om te gaan met de realiteit. De centen die het Belgische Rode Kruis nodig heeft, kunnen bijvoorbeeld komen van de bovengemiddelde werkingskost van onze overheid. Zo functioneer je met meerwaarde, ook in het geval van nood.”
Mentaal denken is één iets. We zijn het allemaal eens dat inspanningen nodig zijn. Om die denkoefening om te zetten in de praktijk is financiering nodig. Dat betekent: prioriteiten stellen en keuzes maken. “Een van de grootste beperkingen van België voor militaire operaties vandaag is de medische steun. Het aantal dokters, bedden, verpleegkundigen, ambulances, … moeten we opnieuw dimensioneren. Defensie heeft volgens artikel 3 van het NAVO-verdrag als eerste opdracht het eigen grondgebied te verdedigen. Medische zorg maakt daar deel van uit. Het dienstjaar invoeren is een optie. Van de medische functies tot de infanterie. We hebben 30 à 40.000 militairen nodig. Dat is niet mogelijk met Defensie alleen. Het burgerlijke luik zal moeten helpen. Militairen hebben graag alles zelf onder controle, maar oorlog wordt gevoerd door een maatschappij.
“Een weerbare maatschappij vraagt de inzet van iedereen.”
Mobiliseren is nodig, bijvoorbeeld door het opeisen van vrachtwagens van transportfirma’s en ambulances van het patiëntenvervoer. Die wetgeving moet dringend gemoderniseerd worden, want vandaag kunnen we enkel ezels, geiten en karren opeisen.” De Helicopter Emergency Medical Services (HEMS) worden vandaag door private middelen gefinancierd. Is daar geen samenwerking met Defensie mogelijk? “Piloten moeten gekwalificeerd zijn om de specifieke opdracht uit te voeren door middel van voldoende vlieguren. We hebben al heel wat opdrachten binnen het militaire
domein: dagvluchten, nachtvluchten met of zonder nachtzichtapparatuur, op lage of grote hoogte, paradrop, … Al die elementen moeten ingepast worden in het vliegplan, net zoals het patiëntenvervoer en medische evacuatie. Dat betekent: voldoende piloten en helikopters, maar ook genoeg vlieguren om de opdrachten uit te voeren wanneer het nodig is.” Momenteel moeten die vlieguren op twee plaatsen gegenereerd worden: in het patiëntenvervoer en bij Defensie. Is daar geen synergie mogelijk om de vlieguren en de kosten te spreiden? “Dat kan zeker, onder meer door de vliegplannen naast elkaar te leggen in functie van de verschillende types opdrachten. Eventueel door meer in te zetten op synergieën en contracten met Volksgezondheid in plaats van met externe (private) partijen. Dat maakt deel uit van de nieuwe lasagne die we moeten creëren.”
Samenwerking en zelfvertrouwen
Voor Marc Thys is het duidelijk: onze overheid moet evolueren in functie van de burger, met dienstverlening zo dicht mogelijk bij de mensen en via samenwerkingen. “We moeten goed nadenken over hoe we onze staat geconstrueerd hebben en hoe dat effectiever en efficiënter kan. Onder meer door het laten samenvloeien van wat op regionaal niveau gebeurt. Elk departement heeft tekorten. Dat betekent dat de financiering anders kan en moet. Daarnaast pleit ik ervoor om de CNVV opnieuw op te starten en proactief zaken aan te pakken. Iedereen zit momenteel in zijn eigen container. Veiligheid en economie waren een bijzaak. Laat ons collectief nadenken over de scenario’s waarop we ons willen voorbereiden. Het is mijn ambitie om mijn steentje bij te dragen aan die bewustwording, want een weerbare maatschappij vraagt de inzet van iedereen. België heeft een zeer fatalistisch zelfbeeld, alsof we onze toekomst niet zelf in handen hebben. We hebben onszelf dat minderwaardigheidscomplex aangepraat. De enigen die denken dat België een klein land is, zijn de Belgen zelf. Maar de wereld kijkt net naar ons land om zijn plaats in te nemen. Wij kunnen boksen boven ons gewicht. We hebben de Europese instellingen, de hoofdkwartieren van de NAVO en ook de cijfers om onze relevantie te staven. Op Europees niveau staan we op 7 van de 27 op het vlak van bruto binnenlands product en op 8 qua bevolkingsaantal. Voor de NAVO gaat het respectievelijk om plaats 12 en 13 van de 32 landen. België is geen klein land. Ik heb de indruk dat we dat vergeten zijn.”
De toekomst zelf in handen nemen is exact wat Belgambu op een geheel ander niveau ook doet. De sector van patiëntenvervoer was ook fatalistisch ingesteld. Door de inspanningen van de beroepsorganisatie nemen we de toekomst zelf in handen om iets te veranderen. Welke wijze lessen Marc Thys ons nog wil meegeven? “Dan verwijs ik graag naar Marcus Aurelius. Ik distilleerde uit zijn filosofie vijf regels voor mijn eigen leiderschapsstijl: omarm onzekerheid, accepteer de realiteit, vorm je eigen toekomst, controleer het controleerbare en hou van je keuzes.”









