Recherche empirique et davantage d’attention portée à l’agresseur
Tout comme en Belgique, les agressions envers les secouristes font malheureusement partie du quotidien aux Pays-Bas. Caroline Koetsenruijter étudie l’impact des recherches en matière de lutte contre l’agressivité, en particulier lors des conversations téléphoniques. « Cette recherche empirique est indispensable », souligne-t-elle, « car la formation des professionnels, comme les secouristes, n’entraîne malheureusement pas de diminution avérée du nombre absolu d’incidents d’agression. »
Au fil des années, les formations commerciales anti-agression ont poussé comme des champignons. De nombreuses victimes (potentielles) y ont déjà reçu des conseils, des astuces et des stratégies pour désamorcer les situations. Ces efforts produisent toutefois peu de résultats concrets, ou du moins ne se traduisent pas dans les chiffres. Une situation que Caroline juge peu surprenante : « Ce qui fonctionne ou non n’a en réalité jamais été étudié de manière véritablement objective. Dans notre recherche empirique, nous partons d’enregistrements audio de conversations d’agents ayant été victimes d’agression. C’est bien plus précieux pour ce type d’étude, car les entretiens réalisés a posteriori reflètent rarement fidèlement la réalité. »
Une collègue chercheuse de la VU Amsterdam, Marie Lindegaard, analyse quant à elle des images vidéo d’incidents agressifs. Cellesci offrent également un regard objectif et contribuent à déconstruire certains mythes. « Pensons par exemple à l’idée selon laquelle les témoins détourneraient le regard en cas d’agression », illustre Caroline. « Les images montrent que, dans neuf situations sur dix, les personnes présentes interviennent bel et bien. »
« Signaler les faits est perçu comme un acte héroïque, alors que cela devrait être la chose la plus normale au monde. »
L’utilité des entretiens de recadrage ou d'interruption
Trop souvent, après un incident, l’attention se porte exclusivement sur la victime, à qui l’on propose des formations pour apprendre à gérer les agresseurs. « Il est en réalité assez étrange que les employeurs et les autorités s’adressent si peu aux auteurs de violence », estime Caroline. Or, l’utilité des entretiens de recadrage ou d’interruption de “stop” se révèlent réellement efficaces pour prévenir la récidive. « Prenons l’exemple d’une aggression téléphonique envers un opérateur dans un centre d’appels d’urgence. Il est judicieux qu’une autre personne, telle qu’un responsable désigné, rappelle l’agresseur dans les 48 heures pour un entretien de recadrage ou de mise à l’arrêt. Il en va de même pour les incidents survenus dans une ambulance ou à l’hôpital. Bien entendu, il existe des limites. En cas d’agression physique envers un ambulancier, un dépôt de plainte est immédiat, éventuellement complété par une médiationréparatrice si les deux parties sont disposées à y participer. Car une politique exclusivement répressive est rarement la solution. »
Les personnes qua signalent les faits sont stigmatisées
Aux Pays-Bas, comme chez nous, on part du principe que seule une minorité des incidents est effectivement signalée : environ 10 %. Caroline explique : « Nous distinguons trois raisons pour lesquelles une victime ne fait pas de signalement. D’abord le don’t know : la victime ne sait pas où signaler l’incident, ni même quand un signalement est approprié. Pour cette évaluation, nous utilisons le modèle ABCD comme outil de référence (voir encadré). La deuxième raison est le don’t care. Enfin, il y a malheureusement aussi le don’t dare. Les victimes n’osent pas signaler les faits par crainte de représailles de la part de l’agresseur. Ou – et c’est encore plus grave à mes yeux – parce qu’elles craignent de ne pas être prises au sérieux par leur employeur ou leurs collègues. » Cette stigmatisation doit absolument disparaître. Une attitude proactive des employeurs peut jouer un rôle clé à cet égard. Au lieu d’envoyer les collaborateurs en formation, tout commence au niveau de l’organisation elle-même. «
Chaque organisation a besoin d’un regisseur de la sécurité, capable d’anticiper les situations d’agression, de réagir rapidement – tant vis-à-vis de la victime que de l’auteur –, de cartographier les zones à risque et de tirer des enseignements des incidents afin de réduire leur nombre. Cette mission essentielle doit être confiée à un collaborateur dédié, disposant du temps nécessaire. »
Pour démontrer qu’une politique adéquate porte ses fruits, Caroline cite un exemple concret issu de la pratique : « À l’hôpital Rijnstate d’Arnhem, certaines unités du service des urgences se sont révélées particulièrement exposées aux agressions. Après une analyse approfondie, un infirmier psychiatrique est désormais systématiquement affecté à ces services. Il est en mesure de mieux interpréter le comportement des patients, d’évaluer les risques et de prévenir l’escalade. Nous ne disposons pas encore de chiffres sur l’impact de cette mesure, mais le fait d’intervenir de manière ciblée sur la base de données objectives renforce notre conviction que cela se traduira par une diminution des incidents. »
4 conseils pour les services ambulanciers et les transporteurs de patients
Mettre en place une politique efficace de lutte contre l’agression constitue un défi pour tout employeur. Caroline Koetsenruijter propose 4 conseils pour s’engager dans la bonne direction :
- Veillez à ce que chacun, au sein de votre organisation, connaisse clairement les limites, même s’il n’est pas personnellement confronté à l’agression. Le modèle ABCD constitue à cet égard un outil précieux.
- Assurez-vous que chaque signalement donne lieu à un processus encadré, sous la responsabilité d’un régisseur de la sécurité. Celui-ci engage le dialogue avec les deux parties, tout en faisant preuve de fermeté lorsque nécessaire.
- Évitez la victimisation secondaire, c’est-à-dire les dommages supplémentaires causés à la victime par les réactions ou attitudes de l’entourage. La victime a avant tout besoin de soutien social et de reconnaissance, et non de jugements.
- Ne formez pas uniquement les collaborateurs, mais aussi les cadres. Ils sauront ainsi comment réagir à un signalement et quelle prise en charge proposer après les faits. Aux Pays-Bas, une nouvelle formation HBO intitulée « Sécurité sociale appliquée » (Toegepaste sociale veiligheidskunde) sera prochainement lancée. En 6,5 jours, les participants y sont formés au rôle de régisseur de la sécurité. En Belgique, il n’existe actuellement pas encore d’offre de formation spécifiquement destinée aux cadres dans ce domaine.
Le modèle ABCD
Ce modèle permet de comprendre et de catégoriser les comportements. Les comportements de type C et D sont inacceptables et doivent faire l’objet d’un signalement (et, pour le comportement D, souvent d’un dépôt de plainte immédiat) :
- Comportement A : dirigé par l’agresseur vers lui-même. Ex. : « Je n’ai jamais de chance. »
- Comportement B : dirigé contre la politique ou l’organisation. Ex. : « Vous êtes incapables. »
- Comportement C : dirigé contre vous en tant que personne. Ex. : « Toi, tu ne sais rien faire. »
- Comportement D : agression physique (ou menace d’agression physique) dirigée contre vous en tant que personne.
« L’agression contre les secouristes est inacceptable »
Il y a environ 5 ans, l’agression contre les secouristes ne figurait pas encore à l’ordre du jour politique et il n’existait pratiquement pas de données chiffrées à ce sujet. Aujourd’hui, la situation a changé, en partie grâce à l’institut Vias. Cet institut indépendant spécialisé dans la sécurité routière, la mobilité, la sécurité et la santé a mené en 2024 une étude visant à recenser les agressions contre les secouristes. Les résultats sont connus et pour le moins hallucinants. Isabel Verwee et Shirley Delannoy, du Vias institute, nous guident à travers le rapport.
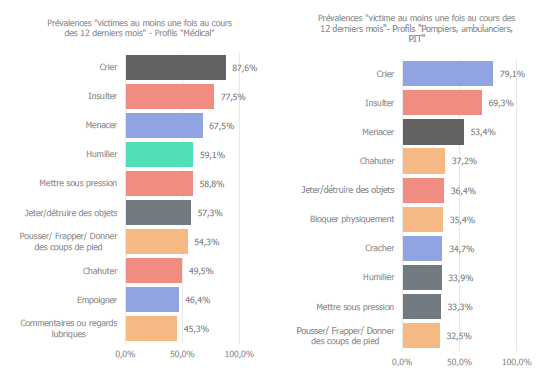
Il y a 5 ans, nous écrivions déjà dans ce même magazine : « Bam » : l’agression à l’encontre des secouristes est un phénomène brûlant d’actualité, mais aussi extrêmement complexe. Aujourd’hui, ce constat reste inchangé. Le questionnaire lancé initialement par l’institut Vias a été suivi en 2024 d’une nouvelle étude visant à cartographier la violence et l’agression envers les ambulanciers, les pompiers, le personnel des urgences et les prestataires de soins médicaux et paramédicaux. Au total, 1 711 secouristes ont participé à l’enquête, don’t 90 % ont été victimes de violence au cours de l’année écoulée. Plus de huit secouristes sur dix ont été confrontés à des agressions verbales, telles que des cris, et près des trois quarts ont été insultés. Pour un secouriste sur sept, les insultes surviennent même de manière hebdomadaire. Près de la moitié des secouristes (47 %) ont été victimes de violences physiques telles que des jets ou dégradations d’objets, des coups de pied, des bousculades, des crachats, etc.
Des cris à la violence physique
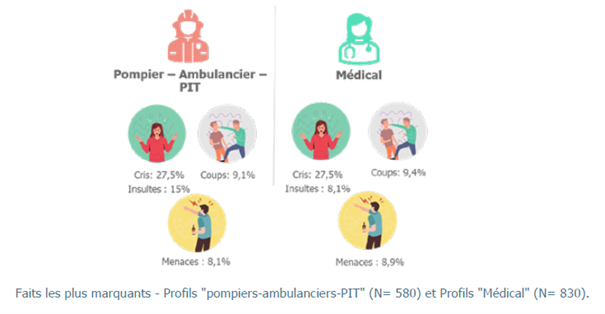
L’étude s’est concentrée sur deux profils complémentaires importants. D’une part, le personnel des services de secours, tels que les ambulanciers, les pompiers et les équipes PIT. D’autre part, le personnel (para)medical et soignant des hôpitaux. Shirley Delannoy, chercheuse et conseillère en communication au Vias institute, explique : « Les trois formes de violence les plus fréquentes sont identiques dans les deux groupes, mais leur intensité diffère. Les cris constituent la forme la plus courante. Ainsi, 79,1 % des services de secours indiquent y avoir été confrontés au cours de l’année écoulée, suivis par les insultes (69,3 %), les menaces (53,4 %) et le harcèlement (37,2 %). » Tant dans les services de secours qu’à l’hôpital, l’agresseur est le plus souvent le patient lui-même (45,3 % et 64 %). Il peut également s’agir d’un proche du patient (17 % et 21,1 %) ou d’un collègue (9,9 % et 7,8 %). Pour les services de secours, des tiers ou des passants sont impliqués dans 19 % des cas.
« Dans les services de secours, nous constatons que dans 45 % des situations, l’agresseur est sous l’influence de l’alcool », précise Shirley. « Il s’agit le plus souvent d’hommes (79,2 %) et d’auteurs âgés de 31 à 40 ans (26,5 %) ou de 41 à 50 ans (20,6 %), suivis des 18-30 ans (19,6 %). Nous observons en outre que les pompiers et les ambulanciers indiquent plus fréquemment que l’agresseur est sous l’influence de l’alcool (45,2 %) ou de drogues (28,2 %) que dans le secteur medical (environ 15 %). »
« Les secouristes peuvent se protéger autant qu’ils le souhaitent, mais à tous les niveaux de la société, une chose doit être claire : l’agression n’est pas tolérée. »
Seuls 16 % des incidents sont déclarés
Les conséquences de l’agressivité peuvent être considérables. Ainsi, 68 % déclarent ressentir du stress ou des tensions après l’incident, se sentir moins satisfaits au travail et/ou mal dormir (51 % pour ces deux derniers points). Un secouriste sur trois envisage même de changer d’emploi. Par ailleurs, l’agression est également une cause d’incapacité de travail. « En période de pénurie de main-d’oeuvre, ce n’est pas anodin », souligne Isabel Verwee, Knowledge Group Manager au Vias institute. « De plus, il ne faut pas oublier qu’un incident de violence n’affecte pas uniquement le context professionnel. En cas de blessure, comme une fracture du bras, le partenaire, les proches et les collègues doivent prendre le relais. L’impact se fait sentir dans plusieurs aspects de la vie. »
Ces chiffres sont-ils exhaustifs ? « Certainement pas. Un travailleur sur trois signale les faits de violence et seul un sur sept depose effectivement plainte auprès de la police. Les raisons sont multiples : minimisation de la gravité de l’incident ou perception de la violence comme faisant partie du métier. Cela ne devrait jamais être le cas », explique Isabel. « Les chiffres montrent également que plus on avance en âge, moins on signale les faits de violence et d’agression. La réaction d’un collègue ou d’un supérieur peut être déterminante. La reconnaissance est la première étape du processus de prise en charge de la victime. Mettre en place une personne de confiance ou un système de parrainage peut constituer un moyen de soutenir et d’accompagner les victimes, tant sur le plan administratif qu’émotionnel, après les faits. Cela permet de sensibiliser les jeunes travailleurs et de transmettre une culture du respect. Il faut également tenir compte de la réintégration des victimes sur le lieu de travail. »
Le sentiment d’impunité dissuade parfois les victimes de signaler les faits. Pourtant, une augmentation des signalements peut conduire à des réponses plus ciblées face à l’agression, adaptées au contexte, au profil de l’agresseur et au type de violence. « Il est essentiel d’encadrer correctement les victimes », insiste Isabel. « L’agression ne doit jamais être banalisée. La règle de base en matière de sanction est la rapidité : la sanction doit être prononcée le plus rapidement possible après les faits. Les peines ont d’ailleurs été alourdies, passant d’un à trois ans à trois à cinq ans. Il existe également des mesures alternatives qui peuvent s’avérer efficaces. Travailler de manière constructive avec l’auteur afin de favoriser une prise de conscience peut aussi porter ses fruits : réfléchir à ses actes, travailler sur le sentiment de culpabilité, engager – si la victim le souhaite – un dialogue avec elle ou faire entendre son point de vue, ou encore proposer des formations pour mieux gérer les sentiments d’aggresivité. »
Formation et communication
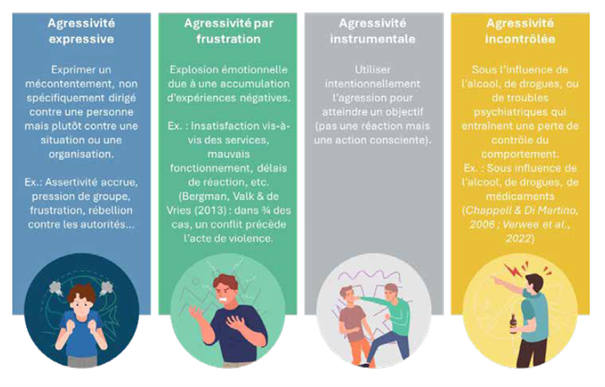
Les formations peuvent contribuer à lutter contre le problème. Pour les services de secours, il s’agit notamnement de formations et gestion des conflits ou en techniques de désescalade, tout en restant vigilant: « Ce n’est pas parce que l’on est formé que toute situation de violence deviant automatiquement maîtrisable », precise Isabel. Pour le personnel medical, le Vias institute voit un levier important dans une communication ciblée : expliquer clairement le système de triage, indiquer les temps d’attente, par exemple aux urgences, expliquer pourquoi un acte est ou non realisé et ce qui est entrepris. En résumé : replacer l’humain au centre, même si cela n’est pas toujours evident dans un context de pénurie de personnel. « Il existe un écart entre les attentes et la réalité du terrain », explique Shirley. « Les secouristes arrivent dans une situation urgente : une personne en détresse souhaite être aidée, abandonne le contrôle et nourrit certaines attentes. Celles-ci ne correspondent pas toujours à ce qu’un secouriste est autorisé ou en mesure de faire. Lorsque ces attentes ne sont pas satisfaites, cela peut générer de l’agressivité. La sensibilisation et la communication sur les rôles de chacun sont nécessaires, même si, en situation d’urgence, on ne pense pas à des brochures ou des flyers. »
Ce type d’agression liée à la frustration peut faire l’objet d’un entraînement, tout comme l’agressivité incontrôlée due à l’influence de l’alcook, de drogues, de medicaments ou de troubles psychiatriques. Lors des formations, il est par exemple possible de simuler des situations impliquant une personne sous influence et de donner des conseils sur la meilleure manière d’intervenis. Il existe également l’agression instrumentale, où l’auteur agit de manière délibérée, ou l’agression expressive dirigée contre des personnes en uniforme. « Cette dernière forme est, par exemple, fréquente lors de la nuit de la soirée du Nouvel An lorsque des secouristes sont pris pour cible par des feux d’artifice », indique Isabel. « Cela tend malheureusement à devenir une habitude, ce qui souligne le caractère societal du problème.
Malgré les formations et les simulations, il est parfois impossible de prévenir ou de maîtriser toute forme de violence. Il faut accepter que certaines situations échappent au contrôle. Dans ces cas-là, un collègue ou un responsible peut faire la différence, notamment en demandant comment il peut aider. La reaction policière et judiciaire est également cruciale : lorsqu’une plainte est déposée sans qu’aucune suite ne soit donnée, la frustration est immense. »
« Il existe un écart entre les attentes et la réalité du terrain. Lorsque ces attentes ne sont pas rencontrées, cela peut engendrer de l’agressivité. »
Le soutien par la technologie
Qu’en est-il des mesures de protection concrètes telles que les caméras, la présence d’agents de sécurité, les protocols d’alerte intrnes, l’intelligence artificielle pour le soutien à la communication ou les cameras corporelles ? Les bodycams peuvent renforcer le sentiment de sécurité des soignants. « C’est vrai, mais elles peuvent parfois aussi provoquer l’agressivité. Les avis scientifiques divergent quant à leur efficacité et le cadre juridique n’est pas encore pleinement établi. Un projet pilote permettrait d’évaluer ce que fonctionne ou non. Dans la police, les résultats sont positifs, mais il s’agit d’un contexte different », explique Isabel. Il en va de même pour les gilets pare-balles et anti-couteaux. Tant le Vias institute que Belgambu n’y sont pas favorables pour les secouristes. « Davantage d’équipement entraîne souvent une plus grande distance personnelle et peut susciter la violence, alors que les situations de soins et d’intervention sont souvent très personnelles, impliquant un patient en détresse. En collaboration avec la centrale de dispatching, il es preferable de prévoir des mesures supplémentaires dans les zones à risque et de gaire intervenes la police. Pour moi, il s’agit avant tout un signal sociétal : l’agression est inacceptable. Les secouristes peuvent se protéger autant qu’ils le souhaitent, mais à tous les niveaux de la société, il doit être clair que ce comportement ne peut être toléré. Toutes les mesures et solutions doivent d’accompagner de campagnes de sensibilation. » La prevention et la sensibilisation constituent, pour Shirley et Isabel, les piliers de la lutte contre cette problématique. « Prévention, normes et société sont des mots clés. La violence et l’agressivité doivent être évitées. La tolerance zero est la seule approche correcte », conclut Isabel. « De l’éducation à la maison jusqu’à l’enseignement, sur le lieu de travail et ailleurs, ce message de respect doit être porté partout. »
Rapide, agile et polyvalente : une brigade motorisée à votre service
Travailler à Oosterweel, dans les embouteillages du week-end en direction de la côte, ou dans des endroits difficiles d’accès : il n’est pas toujours facile pour une ambulance d’arriver rapidement à destination. Les motos offrent une alternative intéressante. Aujourd’hui, elles démontrent déjà leur valeur ajoutée dans le transport d’échantillons et le secourisme événementiel. Il existe encore bien d’autres possibilités.
Ce qui avait commencé chez Ambuce Resue-Team comme un projet pilote pour les transports non prioritaires s’est transformé – en seulement deux ans – en un service précieux et rapide pour les analyses urgentes et les transports de laboratoire. Entre-temps, une cinquantaine de volontaires assurent cinq créneaux horaires différents : trois en journée, un en fin de journée et un la nuit. Sept motos sont mobilisées pour effectuer les nombreux trajets sur ces créneaux. « Moins de 10 % de nos interventions sont prioritaires, mais notre service contribue incontestablement à une prise en charge de qualité des patients. », déclare Jesse Delien, coordinateur de l’aide médicale urgente et motocycliste chez Ambuce Rescue-Team. « Lorsque le temps est compté, le transport à moto peut parfois faire toute la différence, notamment dans la circulation dense d’Anvers. » Il nous arrive aussi d’effectuer des transports plus longs, par exemple vers Louvain ou Liège. Prioritaires ou non. »
De quels types de transports s’agit-il principalement ? Jesse donne un exemple : « Une femme atteinte d’une tumeur du sein subit une biopsie au bloc opératoire afin d’examiner les cellules cancéreuses et de déterminer quelle intervention est la plus appropriée. Faut-il enlever la tumeur, la totalité du sein, ou le sein et une partie des glandes ? La patiente est sous anesthésie, et comme il est toujours conseillé de réduire au maximum la durée de l’anesthésie, l’échantillon doit parvenir au laboratoire le plus rapidement possible pour obtenir un résultat rapide. C’est là que nous intervenons. Ou si du sang doit être transporté du laboratoire à l’hôpital dans le cadre de protocoles de polytransfusion. » Le nombre de trajets a augmenté de façon exponentielle, en partie à cause de la centralisation au sein du paysage hospitalier. Tous les hôpitaux ne disposent pas encore de leur propre laboratoire. Il faut donc tout simplement transporter davantage d’échantillons, dont certains de toute urgence. « Nous sommes donc résolument plus flexibles que les taxis qui assuraient auparavant ce transport d’échantillons. De plus, ces chauffeurs connaissaient moins bien les « colis » eux-mêmes et combinaient souvent les services, par exemple en déposant un client de taxi à proximité. Cela allongeait inutilement la durée du transport. Le contrôle de la température des échantillons tout au long du transport est également beaucoup plus précis. »
Les protocoles internes des hôpitaux s’appliquent pour déterminer la priorité de chaque trajet motorisé. Le médecin-chef de l’hôpital ou le responsable du laboratoire peuvent fixer les critères. Cela signifie qu’un transport effectué dans le cadre du protocole de polytransfusion bénéficie toujours d’une priorité absolue. Le service de dispatching lui-même peut également déterminer le degré d’urgence d’un trajet, par exemple s’il est conseillé de le faire en moins d’une demi-heure ou s’il s’agit d’une urgence absolue.

ORGANISATION PRATIQUE
Ambuce Rescue-Team a récupéré d’anciennes motos de police pour leur brigade. Elles fonctionnent encore très bien et sont également déjà équipées de la signalisation nécessaire. « Tout le monde y gagne », affirme Jesse Delien avec conviction. « Nous n’avons plus besoin d’installer de signalisation et la police n’a plus besoin de les retirer, ce qui engendrerait des coûts supplémentaires. » Cependant, l’équipement des motos est modifié pour le transport frigorifique.Certains échantillons doivent être conservés à une température spécifique. « Nous avons un module de réfrigération dans la sac de la moto. Le suivi de la température des échantillons peut parfois s’avérer difficile, alors que les hôpitaux sont de plus en plus exigeants dans ce domaine. Nous cherchons constamment à améliorer cet aspect. »
La brigade motorisée s’appuie sur une équipe de volontaires motivés. Compte tenu de l’importance et des délais serrés de leurs missions, ils doivent bien sûr remplir certaines conditions. Ils doivent notamment posséder l’expérience nécessaire et sont tenus de suivre une formation (voir encadré). Une sélection rigoureuse est effectuée parmi un nombre assez important de candidats intéressés, grâce à une politique de recrutement stricte. De plus, des règles strictes s’appliquent pendant les quarts de travail, notamment l’utilisation des signalisations de priorité. Les conducteurs font l’objet d’un contrôle d’utilisation correcte de ces dispositifs grâce à un système de suivi et de traçabilité. Les directives strictes et l’accent mis sur la formation semblent déjà porter leurs fruits. En cinq ans, la brigade moto d’Ambuce Rescue-Team n’a connu qu’un seul accident isolé ayant causé des blessures. Il n’y a pas non plus de différence significative en termes de dommages matériels par rapport aux accidents impliquant des ambulances. Pour éviter tout risque inutile, les motos ne sortent pas lorsque la température extérieure descend en dessous de 2 °C, éliminant ainsi les dangers liés à la glace et à la neige.

PREMIERS SECOURS À MOTO
Jesse voit un potentiel beaucoup plus important dans la brigade motorisée, par exemple pour les premiers secours à moto. Dans les pays voisins, nous constatons déjà de nombreux exemples de réussite à cet égard. « Malheureusement, le système belge n’est pas prêt pour cela », constate Jesse. « Cependant, les avantages sont évidents : vous arrivés rapidement sur place, même pendant les week-ends chargés, comme sur la côte pendant les vacances d’été. En outre, cela nous permettrait de soulager le réseau 112. »
Belgambu y voit des opportunités. Le président Kenneth Arkesteyn se demande : « Pourquoi ne pas explorer les possibilités offertes par une sorte de moto SMUR/PIT ? Un ambulancier et une infirmière arrivent rapidement sur les lieux à moto, ce qui nous permet de déployer au mieux toutes les compétences. » Ce cas de figure exige une formation adaptée des motocyclistes. Selon Jesse, cela nécessite la création d’une profession entièrement nouvelle. « Comme le système paramédical en Angleterre », explique-t-il.
Les motos, comme celles de Medimoto, sont déjà utilisées pour le secourisme évènementiel. C’est sous cette bannière que l’infirmier Bart Grobet se déplace pour apporter une assistance médicale lors de nombreux événements. Bernard Geldof a commencé à proposer ce service en avril 2016. « Au bout d’un certain temps, j’ai commencé à participer à des courses cyclistes, mais aussi à des compétitions de course à pied et de triathlon, des événements cyclistes nationaux et internationaux avec Bernard. » Après son décès en 2023, Bart a repris le flambeau et la moto, marquant un nouveau départ pour Medimoto. « Lors d’événements, nous ne remplaçons pas les ambulances, mais nous sommes un bon complément. » La moto est tout simplement plus flexible, prend moins de place et permet d’atteindre certains endroits plus facilement, par exemple, lors d’une course à pied le long d’un chemin de halage ou de routes forestières. Nous devenons en réalité un maillon supplémentaire dans le secourisme évènementiel, avec ou sans médecin pour un soutien médical additionnel. »
Malgré l’espace limité, la moto transporte une quantité importante de matériel. Les mallettes contiennent tout le nécessaire pour les soins de base des plaies, un jeu d’attelles, un kit pour brûlures, un kit de perfusions, un kit de suture, un DEA, un moniteur ECG, un tensiomètre, un oxymètre et un glucomètre. « Heureusement, les incidents se sont pour la plupart limités à des éraflures mineures suite à une chute ou à des fractures légères, mais nous préférons être préparés à toute éventualité. »
COMPÉTENCES TECHNIQUES ET TACTIQUES DE CONDUITE REQUISES
Avant qu’un volontaire puisse transporter des échantillons à moto, Ambuce Rescue Team envoie le motocycliste suivre une formation d’une journée. La matinée est consacrée à la technique de conduite, tandis que l’après-midi est axée sur les tactiques de conduite permettant d’évaluer correctement les risques dans la circulation. « L’objectif est toujours d’assurer des transports efficaces et sûrs », explique l’instructeur Wouter De Clercq. « Le plus important lors de cette journée de formation n’est pas de montrer ce que l’on sait faire, mais de comprendre sa propre technique et sa propre tactique. Après le cours, tout ne fait que commencer. Il s’agit ensuite de poursuivre le travail de manière ciblée sur les points faibles. Nous avons délibérément placé la barre haut pour ces volontaires, car dans leur rôle au sein de la brigade motorisée, ce sont des motocyclistes professionnels. Cela requiert un niveau de compétence de conduite différent de celui d’une simple sortie de loisirs. Se faufiler sans difficulté dans la circulation dense de la ville, freiner soudainement à vitesse élevée… tout cela fait partie du jeu. Nous préparons au mieux les motocyclistes à cela. »
Le volontariat dans les transport des patients: de la loi aux tensions du terrain
Environ huit pour cent des Belges sont des volontaires. Un beau pourcentage de personnes qui travaillent pour les autres sans aucun intérêt personnel. En Communauté française, l’organisation du volontariat est légèrement différente de celle de la Flandre et de Bruxelles. Comment cela se fait-il ? Nous avons posé la question à Milena Chantraine, secrétaire générale de la Plateforme francophone du Volontariat (PFV).
Un volontaire est une personne qui s’engage librement pour un autre ou pour la société. La définition implique donc qu’il n’y a aucune obligation de réaliser cette activité et aucune indemnisation. Le volontariat se fait toujours en dehors de tout contrat de travail, au sein d’une organisation à but non lucratif telle qu’une ASBL, une fondation, une administration ... « C’est d’ailleurs ce que prévoit la loi du 3 juillet 2005, qui règlemente le statut des volontaires et définit quelques-uns de leur droit », explique Milena Chantraine. « Les volontaires sont omniprésents dans notre société. Du secteur de la culture et du sport à l’enseignement, les soins de santé, le travail social et l’engagement en faveur de la jeunesse. Avec presque huit pour cent des Belges actifs comme volontaires, nous sommes très satisfaits. »
De part et d’autre de la frontière linguistique
En Flandre, le Décret flamand sur le volontariat existe depuis 2019 et s’applique aux organisations actives au sein du bien-être, de la santé publique et de la famille. Il s’agit de règles supplémentaires qui s’ajoutent à la législation fédérale, qui nécessitent un contrat de volontariat et doivent soutenir la qualité du travail des volontaires. Grâce à une assurance responsabilité civile, qui couvre à la fois les dommages corporels subis par le volontaire et les dommages provoqués par celui-ci. La Wallonie ne dispose pas d’un tel décret distinct. « Nous suivons principalement la loi fédérale qui prévoit la protection des volontaires et l’encadrement de leurs activités », dit Milena.
Alors qu’en Flandre, le Vlaams Steunpunt Vrijwilligerswerk est un centre d’expertise et une base de données sur le volontariat, de l’autre côté de la frontière linguistique, la Plateforme francophone du Volontariat (PFV) est une source d’information et un promoteur du volontariat. « En Flandre, à Bruxelles et en Wallonie, aucune compensation ou rémunération n’est prévue pour les volontaires. D’une certaine manière, c’est logique, car vous le faites sans obligation. C’est l’esprit du volontariat. Toutefois, nous accordons une allocation pour frais si les preuves de paiement nécessaires peuvent être présentées. C’est ainsi que le volontariat reste accessible à tous. La loi permet de prévoir un remboursement réel ou forfaitaire des frais. Dans ce premier cas, des reçus de paiement seront présentés. Dans le deuxième cas, ce sont les organisations qui décident. Combiner les deux systèmes n’est pas autorisé.
« Un volontaire est plus qu’un taxi. Il s’agit pour lui d’apporter une valeur ajoutée à la société, à la cohésion sociale et à la connexion. »
Apprendre les uns des autres
Les formations pour volontaires ne sont, d’un point de vue légal, pas obligatoires. Elles peuvent toutefois être imposées lorsque d’autres législations entrent en jeu. “Pensez par exemple à quelqu’un qui part en camp de vacances avec des enfants. L’organisation proposera alors une formation d’animateur et demandera qu’elle soit reconnue par l’ONE (l’homologue de Kind&Gezin, NDR)”, explique Milena. “La formation aux premiers secours est dispensée entre autre par la Croix-Rouge. Parfois, cela peut aussi être utile. Si vous siégez dans un conseil d’administration, un cours de recyclage plus axé sur la comptabilité est une bonne chose. Cela dépend donc vraiment du type de volontariat. Les formations sont prévues par l’instance elle-même ou par un partenaire de son réseau. Les formations peuvent se donner avant le travail ainsi qu’être organisées pendant celui-ci. Parfois, les volontaires se forment mutuellement pour vous permettre d’apprendre les uns des autres. En tant que PFV, nous voulons mettre l’accent sur le fait qu’il doit toujours être tenu compte des capacités numériques du volontaire et du groupe cible.”
Volontaire de coeur et d’âme
Dans le transport des patients, on travaille également avec des volontaires. Cela crée souvent une tension entre les ASBL et les organisations qui travaillent avec du personnel. Les ASBL peuvent travailler avec des volontaires et avoir ainsi moins de frais. En Flandre, elles payent alors les frais et une indemnité de volontariat. C’est différent pour les sociétés, car elles ne peuvent pas faire appel à des volontaires. Comment créer un terrain d’égalité pour tous ? Milena : “Les volontaires dans le transport des patients reçoivent une indemnité kilométrique. Des normes sectorielles entrent également en jeu. Nous voyons cependant que leurs problèmes ne sont pas si différents de ceux des autres secteurs.
Les acteurs commerciaux suivent la législation, mais ont souvent une plus grande capacité économique à supporter la charge administrative associée. Ce n’est pas le cas pour les ASBL. Les volontaires représentent également un coût : recrutement, accueil, formation et encadrement, indemnités kilométriques ... Toutefois, la PFV ne pense pas qu’il faille voir les choses de cette manière. Il s’agit d’un investissement qui implique un certain nombre de frais administratifs et de dépenses. Les volontaires eux-mêmes ne le font pas pour être rémunérés, mais pour être reconnus. Si le facteur économique est votre seule motivation pour engager des volontaires, ils ne resteront pas. Ils ne cherchent pas leur valeur ajoutée dans l’aspect financier. Ils veulent se rendre utiles, aider, s’engager socialement. Un volontaire est plus qu’un taxi. Il s’agit pour lui d’apporter une valeur ajoutée à la société, à la cohésion sociale et à la connexion. Sa motivation vient des remerciements ou des sourires qu’il reçoit de ceux qu’il aide.”
Et à Bruxelles?
La Région de Bruxelles-Capitale n’a pas de législation propre et suit la législation fédérale. Cependant, nous observons une situation contrastée, car on y retrouve des organisations flamandes et francophones. Les organisations néerlandophones dans notre capitale qui reçoivent des subventions flamandes, comme les organisations d’aide sociale par l’intermédiaire de la Commission communautaire flamande doivent suivre le décret flamand sur le volontariat. Les organisations francophones suivent la loi fédérale et peuvent compter sur la Commission de la Communauté française (COCOF) pour du soutien. Les organisations bilingues ont le choix.
« Impossible d’imaginer une société sans volontaires »
La capitale européenne du volontariat se trouve en Belgique, plus précisément dans la province d’Anvers. La ville de Malines a reçu ce titre honorifique et s’inscrit de cette manière dans la lignée de villes mondiales comme Berlin, Londres, Gdansk, Lisbonne et Barcelone. « Un hommage aux milliers de volontaires et aux politiques de soutien de notre ville. Car ils rendent la vie à Malines plus riche et plus belle », estime le bourgmestre Bart Somers.
L’engagement chaleureux des volontaires est indispensable dans le secteur des soins. Après une journée de réseautage de Médecins Sans Vacances (MSV) le 22 février 2025, Belgambu a dialogué avec le bourgmestre Bart Somers. Lors de cette journée de mise en réseau, il a donné une conférence inspirée sur les volontaires. Ensemble, nous avons approfondi le thème. En tant que capitale européenne du volontariat, Malines partage cette année intégralement ses meilleures pratiques, sa vision de l’engagement volontaire et son approche stimulante à l’égard des milliers de volontaires. Également dans cette édition du magazine Bam.
Le catalyseur d’une société
Au fil des ans, la ville de Malines a bâti une culture forte du volontariat. « La diversité dans la ville n’a cessé de s’accroître », a souligné le bourgmestre Bart Somers. « Nous avons commencé à travailler sur ce sujet et nous avons développé des systèmes de cohésion sociale. Il n’était pas possible d’écrire cette histoire qu’avec des professionnels, c’est pourquoi nous avons naturellement fait appel à des volontaires. » Ainsi, Malines était notamment une des premières villes à mettre en place un système de parrainage, dans lequel un habitant malinois aide un nouvel arrivant à découvrir la ville. « C’était directement une bonne preuve de la différence que peuvent réellement faire les volontaires » trouve monsieur Somers. « Cela s’applique à tous les lieux où des personnes servant une cause s’engagent de manière désintéressée. De la vie associative et des clubs de sport aux centres de vaccination pendant la pandémie du covid en passant par l’ouverture des églises à la libre circulation des personnes. Un autre bel exemple me ramène aux fouilles archéologiques de la cathédrale Saint-Rombaut. Des centaines de squelettes y ont été trouvés. Cela prendrait des années afin de les faire tous examiner par des professionnels et cela coûterait beaucoup d’argent. Nous avons fait appel aux volontaires, qui ont massivement aidé. Nous avons même eu des étudiants d’Amérique du Sud. »
« Les bénévoles sont le ciment de la société. »
Contribuer à la société
Un habitant de Malines sur cinq fait du volontariat, généralement sans indemnisation. La motivation intrinsèque des volontaires est aussi rarement l’argent selon monsieur Somers. « Ils veulent signifier quelque chose pour la société et donner plus de sens à leur vie », déclare-t-il. Le salon du bénévolat est organisé chaque année à Malines afin de réunir les nombreuses associations qui recherchent de l’aide et les volontaires potentiels qui attendent d’être mis en contact avec la bonne personne. « C’est peut-être une autre bonne idée pour notre secteur, » pense le président de Belgambu, Kenneth Arkesteyn : « Également pour notre organisation professionnelle et pour le secourisme événementiel en général, les volontaires constituent un maillon essentiel. Même si nous remarquons ici progressivement une évolution vers des engagements rémunérés. Prenons l’exemple chez les pompiers. Dans le statut semiassociatif rémunéré, on parle d’indemnisation des prestations. Ces volontaires sont payés à l’heure et reçoivent un avantage fiscal en plus. Cette indemnité est parfois même supérieure à ce qu’un salarié gagne dans un service indépendant. Il s’agit manifestement d’une situation biaisée et d’une forme de concurrence déloyale. »
Monsieur Somers confirme l’existence d’une tension entre le volontariat et la réalité économique des professionnels, qui doit être surveillée, mais il remarque peu de problèmes dans la pratique dans sa propre ville. « Notamment parce que l’engagement volontaire n’est pas rémunéré, » pense-t-il. « C’est dans certains secteurs sans doute une recherche constante du bon équilibre. Bien sûr, il y a aussi des changements réguliers dans cette histoire. Les activités volontaires peuvent s’élargir et se retrouver involontairement sur le chemin des activités professionnelles. Supposons que je passe de temps en temps chez une personne âgée isolée pour discuter. Après un certain temps, il m’arrive d’y faire la vaisselle ou les courses. Nous arrivons alors dans le domaine de l’aide familiale, qui gagne sa vie de cette activité. Cependant, je pense que tout ce que les gens font ne doit pas tourner autour de l’argent. Dans des secteurs où la tension est plus forte, on a besoin d’un débat social au niveau régional et fédéral.
De nombreux événements seraient impossibles sans les volontaires
Parmi tous les volontaires nécessaires à l’organisation d’un événement, les secouristes événementiels sont sans doute les plus facilement reconnaissables. Au niveau de Malines, par exemple, Maanrock s’appuie clairement sur les épaules de nombreux volontaires. « Ce festival serait impensable sans eux. De nombreux événements ne pourraient tout simplement pas se poursuivre si le volontariat disparaissait. Ou leur organisation deviendrait tout bonnement impayable. Merci donc à ces milliers de personnes qui se consacrent spontanément à la société et aux autres », a conclu le bourgmestre.
Entre le beurre et la balle: comment créer une société résiliente
Les tensions géopolitiques ont un impact sur la politique belge. On observe une recherche urgente de fonds supplémentaires pour le ministère de la Défense. Il ne s’agit pas seulement d’une question financière, mais aussi d’une question d’infrastructure et de logistique. Comment notre pays gère-t-il cela ? Quels sont les défis pour les soins de santé et pour notre société ? Belgambu s’entretient avec l’ancien numéro deux de la Défense et lieutenant-général émérite Marc Thys.
Depuis sa retraite de la Défense, Marc Thys travaille comme consultant en géopolitique. Son objectif est d’accroître la culture géopolitique en Belgique et en Europe. Fort de ses vastes connaissances et de son expertise en politique étrangère, il donne vie à cette mission dans un livre qu’il a écrit avec le journaliste Jens Franssen : « La paix en temps de guerre ». Comment pouvons-nous prévenir la guerre et comment pouvons-nous garantir notre paix et notre prospérité ? C’est précisément le début de notre conversation avec Marc Thys.
« Nous accordons trop peu d’attention à notre environnement et à son impact sur notre société », dit-il. « La prospérité, la liberté et la sécurité sont devenues une évidence. On suppose qu’on ne connaîtra jamais de perte de richesse, mais les tensions géopolitiques dans le monde exercent une pression sur ce fondement de notre tissu social. Dans le jargon militaire, on dit parfois : « Entre le beurre et la balle ». C’est là que nous devrons trouver un équilibre dans notre société pour défendre notre prospérité. » Faut-il pour autant paniquer ? « Non », rassure Marc Thys. « Tant que nous continuerons à faire les investissements nécessaires dans la défense et la diplomatie. En fait, le niveau fédéral, y compris la Défense, a besoin de 37 milliards pour fonctionner correctement. Ils reçoivent actuellement 19 milliards. Ils doivent donc emprunter près de la moitié de leurs ressources de fonctionnement. Ce n’est pas efficace. »
La prospérité sous pression
Pour Marc Thys, la prise de conscience que la sécurité et la prospérité ne sont pas acquises est un point de départ. C’est en même temps une condition pour continuer à trouver les milliards que nous investissons aujourd’hui dans la sécurité sociale. « La Belgique est un cas particulier », explique Marc. « Nous dépensons 30 milliards d’euros de plus que les autres pays européens pour maintenir notre gouvernement en activité. En d’autres termes, nous avons besoin de trop d’argent pour rester opérationnels. C’est une erreur de construction dans la machine belge qui nous fait perdre en efficacité. J’aime comparer notre pays à une lasagne. Nous avons besoin de beaucoup de feuilles de lasagne. Cela se reflète dans les compétences requises aux niveaux fédéral, régional, provincial et local.
On y observe des chevauchements. Chaque compétence que vous attribuez nécessite de l’administration et du financement. Autrement dit, il n’y a pas assez de sauce et il faudrait enlever quelques feuilles de lasagne. » Le transport des patients est un bon exemple de la fragmentation de ces compétences et de ces ressources. Belgambu essaie d’être un coordonnateur dans ce sens. Marc Thys ajoute l’exemple des Garde côtière, qui regroupent dix-huit entités. « Pensons rationnellement. Il n’est pas nécessaire que tout revienne au niveau fédéral, mais il faut que tout soit mieux défini. Il va falloir décentraliser. Un service d’ambulance à la campagne est géré différemment d’un service d’ambulance en ville. Nous sortons d’une période où on pensait « ce que nous faisons nous-mêmes, nous le faisons mieux » et devons désormais nous demander « comment pouvons-nous mieux servir le citoyen ». La sécurité était une évidence, ce qui signifiait que nous pouvions principalement nous concentrer sur nousmêmes. Cela a créé cette lasagne avec de nombreuses couches. Les entités fédérées prennent des mesures pour soutenir le niveau fédéral, mais nous devons avant tout nous concentrer sur l’optimisation des services offerts aux citoyens. On n’y parvient pas avec des querelles territoriales entre les différents niveaux de pouvoir. »
De la lasagna à la crassification des ponts
Pour l’OTAN, la Belgique est devenue un pays de transit plus important que jamais depuis l’invasion de l’Ukraine par la Russie. Cela signifie que nous avons besoin d’infrastructures et de capacités de transport, pour les matériaux et pour les personnes. Envoyés dans une direction, blessés dans l’autre. La capacité concerne également les infrastructures, qui doivent être renforcées car elles sont actuellement insuffisantes pour les véhicules plus lourds. Pour cela, Marc Thys fait référence à la Commission pour les questions de sécurité nationale (CPND), fondée en 1950 et dissoute en 2014. Tous les services travaillaient ensemble de manière proactive pour résoudre les situations de crises potentielles. « Par exemple, pour construire un pont, ils examinaient la classification de pont nécessaire pour le rendre suffisamment solide. La réflexion sur la gestion de crise était intégrée au niveau fédéral », explique Marc.
« Nous avons laissé tomber cet aspect depuis 1990, avec la création du Centre de crise. Mais ils n’ont pas la même portée que la CPND de l’époque. De plus, ils ont un effet plutôt réactif et doivent maintenant commencer à intégrer les régions, ce qui rend la tâche beaucoup plus complexe. Je remarque que la mémoire collective de notre passé deviant de plus en plus limitée. Une grande partie de ce dont nous avons besoin aujourd’hui, nous l’avions déjà et nous devons maintenant le reconstruire. » Un exemple du passé est le numerus clausus pour les médecins. Cette estimation est basée sur l’évolution démographique, mais ne prend pas en compte les scénarios de crise, qu’ils soient locaux, mondiaux ou de grande ampleur. « Cela signifie que le transport des patients ne devra pas prendre en charge dix personnes, mais des centaines de patients par jour. Comment réaliser cette prise en charge ? Au début de la pandémie de Covid, on a demandé au la Défense s’il disposait de médecins ou d’infirmières de réserve. Nous en avions six, médecins et infirmières ensemble.
« Une société résiliente nécessite l’engagement de tous. »
Les médecins et les infirmières doivent également rester actifs dans le secteur civil pour maintenir leurs connaissances à jour. Il faut donc réfléchir à des systèmes pour constituer des réserves et les maintenir à un niveau professionnel. Ce n’est pas efficace en temps normal, mais cela aide dans les moments de crise. Quel prix sommes-nous prêts à payer pour cela ? Quelle réserve gardons-nous à disposition et pour quels scénarios et comment les définissons-nous ? »
La préparation est une nésessité
La Croix-Rouge de Belgique a récemment tiré la sonnette d’alarme car elle ne dispose pas de ressources suffisantes pour sa préparation aux catastrophes. Les ambulances sont souvent à l’arrêt, sont bien entretenues et coûtent de l’argent. C’est de l’argent dont on ne dispose pas. « On économise sur la partie préparatoire », précise Marc. « C’est une erreur que nous avons commise au cours des trente dernières années. Nous nous sommes concentrés sur la probabilité des scénarios plutôt que sur les conséquences et la préparation aux « impacts ». On ne peut pas se préparer à tout, mais c’est un exercice mental nécessaire pour mieux affronter la réalité. L’argent dont la Croix-Rouge de Belgique a besoin peut être obtenu, par exemple, en économisant sur les coûts de fonctionnement supérieurs à la moyenne de notre gouvernement. De cette façon, vous travaillez avec une valeur ajoutée, même en cas d’urgence. »
Penser mentalement est une chose.. Nous sommes tous d’accord sur le fait que des efforts sont nécessaires. Pour traduire cet exercice de réflexion en pratique, un financement est nécessaire. Cela signifie établir des priorités et faire des choix. « L’une des plus grandes limitations de la Belgique pour les opérations militaires aujourd’hui est le soutien médical. Nous devons redimensionner le nombre de médecins, de lits, d’infirmières, d’ambulances, etc. Selon l’article 3 du traité de l’OTAN, la tâche principale du la Défense est de défendre son propre territoire. Les soins médicaux en font partie. L’instauration d’une année de service obligatoire est une option envisageable. Des fonctions médicales à l’infanterie. Nous avons besoin de 30 à 40 000 soldats. Ce n’est pas possible avec la Défense seule. La partie civile devra apporter son aide. Les militaires aiment tout contrôler eux-mêmes, mais une guerre est menée par une société. Une mobilisation est nécessaire, par exemple en réquisitionnant des camions auprès des sociétés de transport et des ambulances auprès des transports de patients. Il est urgent de moderniser cette législation, car aujourd’hui, nous ne pouvons réquisitionner que des ânes, des chèvres et des charrettes.
Les services médicaux d’urgence par hélicoptère (HEMS) sont aujourd’hui financés par des fonds privés. N’y a-t-il pas de coopération possible avec la Défense ? « Les pilotes doivent être qualifiés pour effectuer la mission spécifique en effectuant suffisamment d’heures de vol. Nous avons déjà de nombreuses missions dans le domaine militaire : vols de jour, vols de nuit avec ou sans équipement de vision nocturne, à basse ou haute altitude, parachutages… Tous ces éléments doivent être intégrés au plan de vol, tout comme le transport de patients et l’évacuation médicale. Cela signifie : suffisamment de pilotes et d’hélicoptères, mais aussi suffisamment d’heures de vol pour mener à bien les missions lorsque cela est nécessaire. Actuellement, ces heures de vol doivent être effectuées à deux endroits : dans le cadre de transport de patients et pour le ministère de la Défense. N’y a-t-il pas une synergie possible pour répartir les heures de vol et les coûts ? « C’est certainement possible, par exemple en comparant les plans de vol en fonction des différents types de missions. Peut-être en se concentrant davantage sur les synergies et les contrats avec la Santé publique plutôt qu’avec des parties externes (privées). Cela fait partie de la nouvelle lasagne que nous devons créer. »
Coopération et confiance en soi
Pour Marc Thys, c’est une évidence : notre gouvernement doit évoluer en fonction du citoyen, avec des services rendus au plus près des gens et par le biais de collaborations. « Nous devons réfléchir attentivement à la manière dont nous avons construit notre État et à la manière dont il peut être rendu plus efficace et efficient. Cela comprend la fusion de ce qui se passe au niveau régional. Chaque département a des déficits. Cela signifie que le financement peut et doit être réalisé différemment. En outre, je préconise de relancer (CNVV )avec une approche proactive des problèmes. Actuellement, tout le monde est dans son propre conteneur. La sécurité et l’économie ont été négligées. Réfléchissons collectivement aux scénarios auxquels nous voulons nous préparer. Mon ambition est de contribuer à cette prise de conscience, car une société résiliente nécessite l’engagement de tous. La Belgique a une image d’elle-même très fataliste, comme si nous n’avions pas notre avenir entre nos mains. Nous nous sommes créés ce complexe d’infériorité. Les seuls qui pensent que la Belgique est un petit pays sont les Belges eux-mêmes. Cependant, le monde attend de notre pays qu’il prenne sa place. Nous pouvons boxer au-dessus de notre poids. Nous disposons des institutions européennes, du siège de l’OTAN et aussi de chiffres qui prouvent notre pertinence. Au niveau européen, nous nous classons au 7e rang sur 27 en termes de produit intérieur brut et au 8e rang en termes de population. Pour l’OTAN, il s’agit respectivement des positions 12 et 13 sur 32 pays. La Belgique n’est pas un petit pays. J’ai l’impression que nous l’avons oublié. »
Prendre l’avenir en main, c’est exactement ce que fait Belgambu à un tout autre niveau. Le secteur du transport des patients avait également une vision fataliste. Grâce aux efforts de l’organisation professionnelle, nous prenons l’avenir en main pour faire changer les choses. Quelles autres leçons de sagesse Marc Thys souhaite-t-il partager avec nous ? « Je voudrais faire référence à Marc Aurèle. J’ai extrait cinq règles de sa philosophie pour mon propre style de leadership : embrasse l’incertitude, accepte la réalité, façonne son propre avenir, contrôle ce qui est contrôlable et aime tes choix.
Les hôpitaux veulent contribuer à l’électrification du secteur
Récemment, Belgambu, en collaboration avec EV Belgium, s’est penché sur le défi de l’électromobilité des patients. L’une des principales conclusions : les hôpitaux sont un catalyseur pour le passage aux véhicules électriques. Peuvent-ils et veulent-ils apporter leur pierre à l’édifice ? Nous avons sondé Zorgnet-icuro et avons reçu une réponse de la directrice générale Margot Cloet.
« Les hôpitaux souhaitent également contribuer à une économie plus verte et à la transition vers une énergie durable. Fournir des bornes de recharge et des chargeurs rapides en fait partie », confirme Mme Cloet. « Une fois l’infrastructure en place, des accords peuvent être conclus concernant la disponibilité pour le transport non urgent de patients. Il semble que la technologie des chargeurs rapides évolue si rapidement que les temps de charge deviennent de plus en plus courts. La mise à disposition de bornes de recharge se fera progressivement, à mesure que les parkings seront rénovés et que la transition électrique du parc automobile continuera de s’étendre. La situation financière difficile dans laquelle se trouvent de nombreux hôpitaux freine involontairement les investissements dans les infrastructures. En d’autres termes, il n’y aura pas de chargeurs rapides disponibles partout immédiatement, mais cela s’inscrira dans le cadre d’une évolution progressive. »
La route sinueuse vers une flotte d’ambulances et VSL électriques
L’électrification du parc automobile bat son plein. Alors que de plus en plus de particuliers se tournent vers la voiture électrique, celle-ci devient peu à peu un choix standard dans les entreprises. Le secteur du transport de patients envisage également cette transition, mais se heurte à des obstacles particuliers pour y parvenir. Belgambu a discuté de cette question avec la fédération sectorielle EV Belgium.
Pas de transport de patients sans ambulances et VSL fiables. Qu’il s’agisse d’aide médicale urgente (112) ou de transport de patients non urgents, un véhicule doit être disponible et deployable à tout moment. C’est la première pierre d’achoppement dans la transition des véhicules de transport de patients dits thermiques – propulsés par des moteurs diesel ou essence – vers les véhicules électriques. « C’est bien sûr aussi un sujet d’actualité dans notre secteur », souligne le président de Belgambu, Kenneth Arkesteyn. « L’autonomie de ces véhicules suscite encore des inquiétudes. Surtout dans le cadre de l’aide médicale urgente, un véhicule doit toujours être prêt à partir, mais même pour les trajets non urgents, il n’est pas rare de parcourir parfois entre 300 et 400 kilomètres par jour. Pour recharger suffisamment les batteries tout au long de la journée, il faut alors des pauses supplémentaires, ce qui n’est pas réaliste au vu des tarifs actuels de transport de patients non urgents. »
Mais cela ne doit plus constituer un obstacle absolu, estime Philippe Vangeel. Il est directeur d’EV Belgium, l’organisme professionnel qui représente les intérêts de l’ensemble du secteur du transport électrique. De l’infrastructure de recharge aux constructeurs de véhicules, en passant par les entreprises du secteur de l’énergie. « L’histoire des voitures électriques remonte à loin », explique Philippe. « Nous avons été fondés en 1978 à la VUB, dans le context de la première crise pétrolière. En termes de dépendance à l’égard des combustibles fossiles, nous ne sommes en fait pas beaucoup plus avancés. Heureusement, des progress ont été réalisés concernant les capacités des voitures électriques. Les percées dans le développement de la technologie des batteries nous ont permis d’avancer considérablement. Prenons l’exemple de la Nissan Leaf. La première avait une autonomie de 100 kilomètres seulement. Aujourd’hui, un véhicule électrique peut facilement parcourir 400 à 500 kilomètres. En outre, les batteries actuelles présentent de meilleures caractéristiques de charge et sont moins chères. Tous les ingrédients sont réunis pour développer l’électrification. »
« Les hôpitaux détiennent la clé du succès de l’électrification des ambulances et VSL. »
Nécéssité d’une infrastructure de recharge réservée aux hôpitaux
Grâce à l’autonomie des véhicules électriques d’aujourd’hui, les distances à parcourir ne devraient pas constituer un obstacle insurmontable. Surtout pas lorsqu’il existe de nombreuses possibilités de « faire le plein » d’électricité tout au long de la journée. De nombreux trajets partent ou se terminent dans un établissement de soins, y compris pour le transport de patients non urgents. L’idéal serait qu’ils branchent leur ambulance ou VSL, pendant qu’ils viennent chercher un patient ou l’accompagnent vers le service. De nombreux hôpitaux disposent déjà de bornes de recharge dans leur parking, à l’usage du personnel et du public. Toutefois, pour que les ambulances et VSL électriques deviennent une option réaliste, leur coopération est également nécessaire.
Kenneth : « En fait, nos ambulanciers devraient disposer d’une borne de recharge réservée à l’endroit où ils garent leur véhicule pour aller chercher ou amener le patient. Ainsi, elle sera toujours disponible pendant leur courte escale. » Les hôpitaux détiennent donc la clé du succès de l’électrification des ambulances et VSL. « Ces bornes de recharge devraient toujours être prioritaires dans la distribution intelligente de l’électricité afin que les ambulances et VSL électriques puissant recharger immédiatement », a souligné M. Philippe. « Mais il s’agit simplement de trouver la bonne technologie et les bons accords. »
Qu’en est-il de l’abaissement du plancher ?
Dans la plupart des véhicules électriques, les batteries se trouvent dans la partie inférieure. C’est le cas aussi des camionnettes. Cela soulève des questions, étant donné que le transport en fauteuil roulant implique généralement la transformation de véhicules avec un plancher abaissé. « À l’étranger on s’aperçoit que des alternatives ont été trouvées », rassure Philippe. « Par exemple, il existe déjà à l’heure actuelle des systèmes dotés d’une rampe de chargement. Ceux-ci sont choisis en fonction de l’emplacement des batteries. D’ailleurs cela ne nécessite pas nécessairement un investissement supplémentaire ou un type d’investissement différent. Dans ce cas, le véhicule conserve un plancher normal, dans lequel s’insèrent les batteries. Dans les bus urbains, les batteries sont parfois situées dans le toit. C’est peut-être aussi une option intéressante pour les ambulances et VSL. Quand on veut, on peut, à condition que les bons partenaires soient prêts à réfléchir avec nous. Depuis le 1er janvier 2025, une déduction pour investissement supplémentaire est en vigueur, tant pour l’achat d’une camionnette électrique que pour l’infrastructure de recharge. Le conseil d’EV Belgium ? Just do it. »
« Des exceptions aux dispositions relatives au permis de conduire B seront nécessaires. »

L’échange de batteries comme alternative ?
De nombreuses bornes de recharge publiques sont déjà disponibles en Belgique, ainsi que de nombreuses infrastructures de recharge privées. Il existe cependant un autre mode de recharge qui pourrait être intéressant pour les ambulances ou VSL électriques : une « station d’échange de batteries ». Il suffit ensuite de déconnecter une batterie usagée et de la remplacer en un rien de temps par une autre batterie chargée. « Cette technologie n’est pas très populaire car la puissance des batteries progresse très rapidement. De nombreux constructeurs automobiles ne misent plus sur cette solution, mais quelques-uns y voient encore une valeur ajoutée », explique Philippe. « Il s’agit donc d’une possibilité. Il faut cependant garder à l’esprit que la batterie est l’élément le plus coûteux d’une voiture électrique. L’investissement devient donc nettement plus élevé si on choisit cette technologie. Si l’on ajoute la capacité croissante et le temps de chargement de plus en plus court, le système classique semble plus intéressant pour le transport de patients. »
Les exemptions légales qui aident à combler l’écart
La recherche de solutions de flotte électrique pour le transport de patients a en même temps remis en question un certain nombre de dispositions légales. Les ambulanciers titulaires d’un permis B sont autorisés à conduire des véhicules jusqu’à 3,5 tonnes. De plus en plus d’ambulances flirtent avec cette limite de poids. L’ajout de batteries fait rapidement passer le poids au-dessus de cette limite. Des exceptions à la loi sont alors nécessaires pour la maintenir applicable. En France, par exemple, le permis de conduire B autorise un tonnage plus élevé pour les camions électriques et permet de les déplacer pendant les périodes de repos pour libérer une borne de chargement. En Belgique aussi, l’adaptation de la réglementation – avec une révision de l’article 32bis de l’AR technique – pour tenir compte du tonnage plus élevé des véhicules électriques est pratiquement acquise.
Qu’en est-il de l’hydrogène ?
Il y a quelques années, l’hydrogène a fait couler beaucoup d’encre en tant que solution pour une mobilité plus durable. Pourtant, cette technologie n’a jamais percé, et ce pour plusieurs raisons, souligne Philippe. « Premièrement, il n’y a pas assez d’hydrogène vert disponible et son utilisation à grande échelle est très coûteuse. De plus, la sécurité est un point d’interrogation, étant donné que les réservoirs d’hydrogène sont pressurisés à 800 bars. Mais c’est surtout l’efficacité qui fait défaut. Alors qu’un véhicule électrique ne perd que 15 % de son énergie entre le moment où il est rechargé sur le réseau et celui où il roule sur la route, cette perte peut atteindre près de 70 % avec l’hydrogène. » L’avantage majeur pour le secteur du transport de patients n’est-il pas la rapidité des temps de ravitaillement ? « Cela aussi est relatif », nuance Philippe. « Après avoir fait le plein, la pompe doit se « recharger », ce qui prend environ 40 à 50 minutes. Cela pose également des problèmes pour les ambulances et VSL. »
Codes DNR dans le transport des patients
Frank Lippens est président des commissions flamande et bruxelloise de transport non-urgent de patients (couché). Il dispose de plus d’un demi-siècle d’expérience dans le domaine – y compris dans le secteur de l’aide médicale urgente – et nous avons donc décidé de lui donner le dernier mot dans ce numéro consacré aux codes DNR Il nous fait part ci-dessous de sa vision et de ses rêves pour la politique DNR et de l’impact sur le transport des patients.
Le fait que la problématique des codes DNR soit soulevée pour discussion dans le secteur du transport non-urgent de patients est en soi un élément très positif. Nous plaidons pour une approche bottom-up. La problématique s’inscrit cependant dans un champ de travail plus large pour les professionnels de la santé, et donc les ambulanciers actifs dans le cadre du 112 ou de l’aide médicale urgente y sont également confrontés. De plus, le médecin généraliste de garde ou le médecin du SMUR doit, d’un point de vue déontologique, fournir tous les soins possibles en l’absence d’un code DNR valide, faute de quoi cela pourrait être considéré comme une négligence coupable. Il n’est pas rare que des personnes souhaitent mourir chez elles sans être réanimées, mais finissent par se retrouver à l’hôpital ou sont réanimées en tant que patients palliatifs faute d’un code DNR clair. C’est une situation déplorable.
À partir d’un dialogue
Le cadre juridique est approprié, mais bien que les hôpitaux fassent de nombreux efforts en interne pour établir une politique DNR adéquate, le grand public ne se rend pas suffisamment compte qu’il n’est pas facile en soi d’amener les médecins d’un hôpital à s’aligner. Les choses évoluent dans le bon sens. En même temps, chaque document DNR est aussi un signal que le prestataire de soins doit accepter le fait qu’il y a des limites à la médecine, et cela est souvent considéré comme un échec.
« Un code DNR n’est pas statique et nécessite une révision et une mise à jour régulières, alors que les ambulanciers n’agissent que de façon momentanée. »
Une politique DNR appropriée dans les hôpitaux ou les maisons de repos inclut un dialogue entre le patient, le prestataire de soins (médecin généraliste et/ou spécialiste), la famille ou les proches, et l’équipe soignante. Cela ne peut donc pas être réduit à une obligation normative simplement parce que l’inspection des soins souhaite trouver un document DNR dans le dossier médical.
Aperçu d’une évaluation continue
Un code DNR n’est pas statique et nécessite une révision et une mise à jour régulières, alors que les ambulanciers n’agissent que de façon ponctuelle. Ils doivent avoir accès à une source d’information fiable. Au cours de la prochaine législature, ce problème devrait être résolu. Les prescriptions de médicaments figurent déjà sur la carte d’identité électronique (eID). Cela devrait également être réalisable pour le code DNR, et nous devons, avec tous les professionnels de la santé, viser cet objectif pour inciter le gouvernement à agir dans ce sens. Tant que le code DNR diffère d’un établissement de soins de santé à l’autre, l’eID devra également inclure la signification du code, car la standardisation par le biais d’un cadre juridique n’est certainement pas pour demain. Une communication adéquate et un support d’information accessible sont ici prioritaires, quel que soit le détenteur du dossier médical.
Assurer un confort maximal à chaque maillon de la chaîne de soins
Des ambulanciers qui préfèrent ne pas transporter de patients palliatifs par crainte qu’ils décèdent en cours de route. C’est une situation que de nombreux services d’ambulance sont familiers. Heureusement, des solutions sont en cours d’élaboration : une politique plus uniforme entre les hôpitaux et une meilleure communication avec les autres maillons de la chaîne de soins.
Belgambu s’efforce chaque jour de mettre en place un secteur durable et viable, doté de ressources et d’un espace suffisant pour assurer des soins de qualité en cours de route. « Nous le faisons sur le devant de la scène comme en coulisses », insiste le président Kenneth Arkesteyn. « En clarifiant des défis comme la zone grise dans la politique DNR, nos members peuvent mieux accomplir leur mission. Tout le monde y gagne. » Avec quelques exemples de solutions pragmatiques de l’UZ Leuven et des conseils concrets pour les ambulanciers, Bam veut inspirer et donner une orientation.
« Un cadre clair permettrait déjà de d’éliminer de nombreuses incertitudes. »
Travailler à l’amélioration et à l’uniformisation de la politique
L’UZ Leuven utilise une KWS, station de travail clinique complète, comme dossier des patients, tout comme 30 autres hôpitaux en Flandre. Grâce à ce système, le code DNR de l’hôpital de départ s’applique également à l’arrivée dans un autre hôpital proche. « Jusqu’à ce qu’un médecin du nouvel hôpital considère que le code doit être modifié », explique Inge Bossuyt, infirmière de pratique avancée en soins palliatifs à l’UZ Leuven. « Cela nécessite que les Médecins aient confiance dans les compétences de leurs confrères, au-delà des frontières hospitalières. Si un patient rentre chez lui, c’est le médecin généraliste qui décide du code DNR. »
En outre, à l’UZ Leuven, un DNR1 (voir encadré) n’est pas seulement communiqué verbalement, mais aussi par écrit à l’ambulancier et au patient. Cette étiquette est datée et n’est valable que pendant ce trajet. De cette manière, le DNR conserve son caractère évolutif. « Le contexte palliatif en général et les codes DNR en particulier sont délicats. En cas de situation aiguë, il est essentiel que chaque professionnel de santé prenne les bonnes décisions. Une communication claire est la meilleure manière d’y parvenir », trouve Inge. « D’ailleurs, au sein des autorités publiques, on réfléchit à un code DNR commun qui serait intégré dans le dossier eHealth du patient. Une bonne idée, mais ce n’est pas pour demain. Nous n’allons donc pas continuer à attendre. »
« La confiance dans les compétences de chacun est essentielle. »
Un soutien suffisant pour les ambulanciers
Si un patient décède en cours de route et qu’il n’est pas autorisé à être réanimé, c’est un moment éprouvant. Tant pour la famille que pour les ambulanciers. Il peut être utile pour un ambulancier d’avoir une vision claire de ce qu’il peut faire en cours de route, ainsi que de la meilleure manière de réagir après un décès. Inge : « S’il existe un cadre clair et que le code DNR de la dernière politique de soins compte en cours de route, cela lève déjà beaucoup d’incertitudes. De cette manière, nous évitons que les services d’ambulance refusent de transporter des patients palliatifs dans leurs ambulances. En outre, nous devons abaisser le seuil de demande d’assistance pendant le trajet, y compris pour des actes qui visent uniquement le confort du patient et qui ne peuvent être effectués que par une infirmière ou un médecin. Ainsi, nous ne laisserons pas les patients souffrir inutilement en cas de problèmes respiratoires, par exemple. »
Les patients sous dialyse rénale ont aussi souvent un DNR1. Chez ces patients, l’existence du code DNR est souvent moins évidente, pas immédiatement visible et encore moins évidente à mettre en oeuvre, sachant que ces personnes prennent souvent un taxi pour se rendre au centre de dialyse. « Depuis 2016, nous demandons au sein de Belgambu que le transport de patients en fauteuil roulant ou assis soit considéré comme une partie du transport de patients non urgent. Actuellement, cela relève en Flandre du ‘décret taxi’ et est considéré comme un transport de personnes », ajoute Kenneth Arkesteyn. « Notre secteur est en effet un maillon essentiel de la chaîne de soins. C’est pourquoi, à l’instar des autres dispensateurs de soins de santé, nous plaçons le bien-être du patient au premier plan. Le respect des souhaits du patient et la recherche d’un maximum de confort sont ici indispensables. Nous sommes donc heureux de nous associer à toutes les parties prenantes pour affiner la politique du DNR et clarifier la communication qui l’entoure. »
Le contenu du code DNR
Bien que l’interprétation exacte des codes DNR puisse varier d’un établissement de santé à l’autre, le fil conducteur est le même :
Le DNR1 concerne l’administration ou non de soins médicaux d’urgence en cas de situation aiguë. La réanimation ne ne doit plus être commencée, et il peut également y avoir des restrictions pour la ventilation du patient.
Le DNR2 porte sur le début ou non de certains traitements, tels que la dialyse rénale, une cure d’antibiotiques, l’administration de liquides et de nutrition par sonde, etc.
Le DNR3 décrit la diminution d’une thérapie en cours. Dans les maisons de repos, entre autres, ils utilisent plus souvent un code A, B ou C, dans le cadre de la planification anticipée des soins ou advance care planning (ACP).
En tant qu’ambulancier comment gérer les codes DNR?
Le respect des codes DNR pendant le transport des patients est une question délicate et complexe. Néanmoins, Inge Bossuyt considère que certaines bonnes pratiques peuvent constituer une bonne boussole. Avec ces conseils, vous pouvez transporter un patient ayant un code DNR avec plus de sérénité et de confiance.
- Demandez une confirmation écrite du code DNR en vigueur, datée du jour du transport. Vérifiez également si la famille en est informée. Si ce n’est pas le cas, demandez au prestataire de soins de communiquer à ce sujet avant d’emmener le patient.
- Si un patient décède en cours de route et que tout se déroule dans la sérénité et le calme, y compris éventuellement en présence de la famille, alors le trajet peut se poursuivre. À l’arrivée à la maison ou dans un autre lieu, demandez à un médecin généraliste de constater le décès.
- Si le patient devient moins confortable en cours de route, n’hésitez pas à appeler le 112 pour demander l’assistance d’une équipe PIT ou SMUR. Tout le monde a le droit de mourir dans des conditions confortables, dans un établissement de soins, à la maison ou en cours de route.